编者按:原发性中枢神经系统淋巴瘤(PCNSL)是一种中枢神经系统局限性非霍奇金淋巴瘤(NHL),其组织病理学诊断主要为大B细胞淋巴瘤,其累及范围局限于大脑、脊髓、颅神经、软脑膜和玻璃体视网膜,是一种比较罕见的肿瘤,约占NHLs的1%。治疗上主要包括化疗和放射治疗,但总体疗效和预后不佳,尤其是复发/难治性PCNSL(r/r-PCNSL),随着CAR-T的问世和不断进展,其在r/r-PCNSL中的应用也成为研究热点之一。近期,法国的Sylvain Choquet教授等在Am J Hematol期刊上发表了一项研究,基于法国眼-脑淋巴瘤网络(LOC)数据库分析了抗CD19 CAR-T在r/r-PCNSL中的疗效和安全性。
背景
原发中枢神经系统淋巴瘤(PCNSL)是弥漫大B细胞淋巴瘤(DLBCL)中极为罕见的一种类型,具有高复发风险,因此PCNSL预后差,中位总体生存(OS)仅为6.8个月。研究数据表明,挽救治疗后,给予大剂量化疗+自体干细胞移植(ASCT)能改善复发/难治原发中枢系统淋巴瘤(r/r-PCNSL)患者的生存。然而,在法国一项纳入2011~2016年间1002例PCNSL患者的真实世界研究中显示,仅有17%的复发性PCNSL患者能从ASCT治疗中获益,这些患者的5年OS达到52%。之所以从ASCT获益的患者比例如此低,主要是因为患者高龄、存在合并症或挽救治疗无效。另外,其他的一些治疗方案能获得较高的客观缓解率(ORR),可超过50%,但通常疗效持续很短。
近年来,抗CD19 CAR-T的出现为DLBCL治疗带来了主要进展,能使二线治疗以上的复发性PCNSL患者获得40%~50%的长期缓解。在早期复发或难治性DLBCL患者的二线治疗中,axicabtagene ciloleucel (axi-cel)和lisocabtagene maraleucel (liso-cel)均显示出优于挽救治疗+ASCT的疗效。这些结果促使了axi-cel和tisa-cel获批治疗既往至少二线治疗以上的r/r-DLBCL患者,并投入商业化生产。近期,axi-cel与liso-cel更是获批用于早期复发或难治性DLBCL的二线治疗。
目前,在PCNSL患者中进行CAR-T治疗的临床研究数量很少,近期的一项涉及30例PCNSL患者的meta分析表明,CAR-T治疗的完全缓解率(CR)为56%,6个月无进展生存(PFS)率为37%,神经毒性方面相对可控,免疫效应细胞相关神经毒性综合征(ICANS)发生率53%,其中18%为3~4级。本研究旨在通过更大型的队列、更长的随访时间来阐述CAR-T在PCNSL治疗中的价值。
患者及研究方法
该研究的PCNSL患者来自于LOC数据库, 纳入标准:①年龄在18~80岁的PCNSL患者;②初次诊断时间为2011~2021年;③以大剂量甲氨蝶呤(HD-MTX)为基础的方案作为一线治疗;④存在神经系统复发但无任何全身累及表现;⑤不适合ASCT或ASCT后复发;⑥本次复发给予了除ASCT或CAR-T以外的任何治疗。排除标准:复发时接受姑息治疗的患者排除在外。疗效评估采用IPCG标准,细胞因子释放综合征(CRS)和免疫效应细胞相关神经毒性综合征(ICANS)则应用ASTCT 2019指南进行界定。
结果
该研究纳入27例r/r-PCNSL患者,其中25例患者最终接受了CAR-T治疗,中位年龄68岁,既往平均接受了3线治疗(其中14例接受过ASCT,2例接受了全脑照射治疗),22例(81%)出现脑实质受累,8例(30%)存在脑脊液受累,仅有1例患者未接受桥接治疗。
中位随访20.8个月(CAR-T输注后19.4个月),结果显示:①中位无进展生存(mPFS)达到8.4个月,6个月及12个月PFS分别为63%和43%;若按照CAR-T输注作为起始时间节点,12个月PFS为46%(见图1)。②11例患者在CAR-T治疗后复发,其中7例接受了至少一次治疗,其中2例接受全脑照射治疗(WBRT),经过4.6个月后,除1例外,其余全部死于淋巴瘤进展。在16例达到完全缓解(CR)的患者中,仅有2例随后复发。③对CAR-T治疗后达到CR和未达到CR的患者进行比较发现,12个月无复发生存(RFS)率分别为87% vs 0%(P<0.001),详见图2。
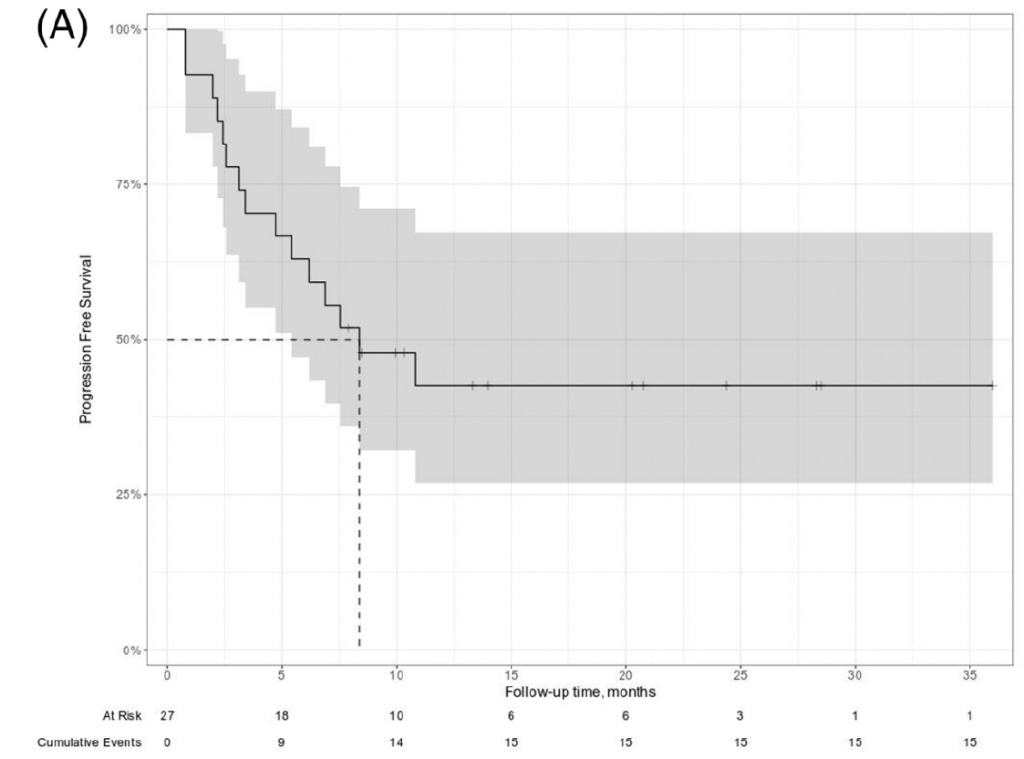
图1.无进展生存(PFS)
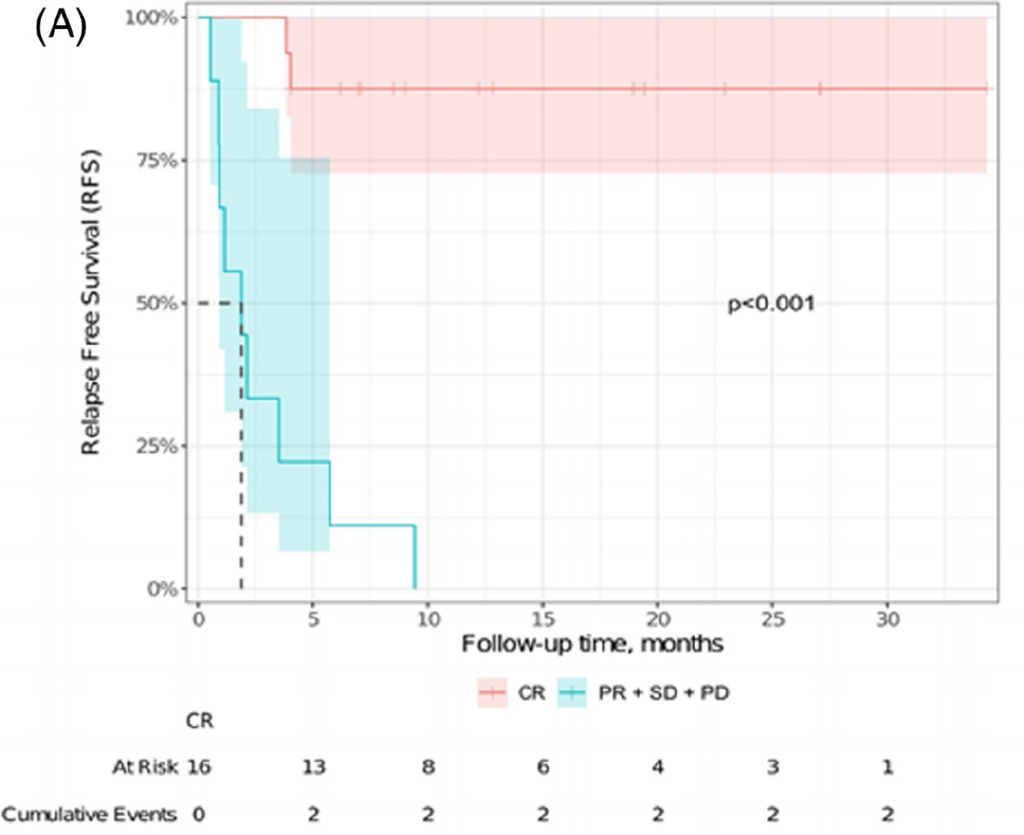
图2. 无复发生存(RFS)
④中位OS为21.2个月,6个月、12个月及18个月的OS依次为77%、58%和51%(图3);若按照CAR-T输注作为起始时间节点,12个月OS为55%,CAR-T输注治疗后12例患者死亡,其中10例死于淋巴瘤进展;1例死于新冠病毒感染;1例死于神经系统毒性。
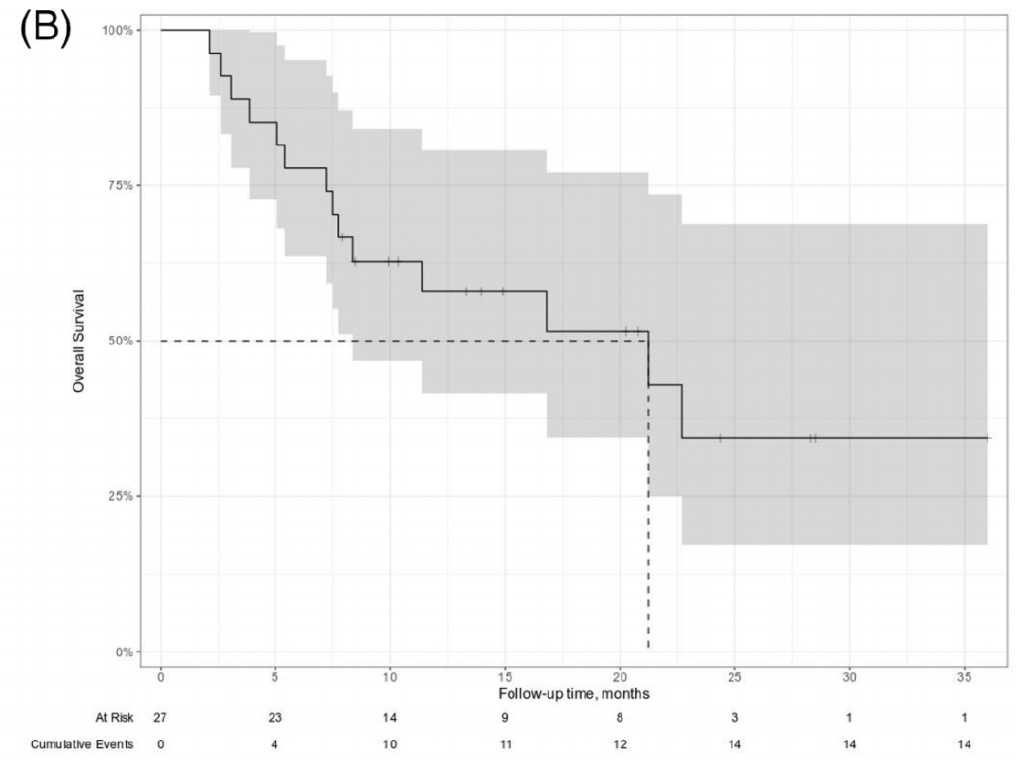
图3. 总生存(OS)
⑤安全性方面,23例(92%)患者在CAR-T治疗后出现了细胞因子释放综合征(CRS),其中2例为3-4级;17例(68%)在CAR-T治疗后出现ICANS,其中8例为axi-cel, 9例为tisa-cel;5例(20%)ICANS为≥3级。CAR-T细胞输注后出现CRS和ICANS的平均时间为1天和5天,恢复和消除的平均时间分别为4天和6天。另外,为了管控CAR-T相关毒副作用,分别有18例(72%)和14例(56%)患者接受了托珠单抗及类固醇治疗。
结论
这项系列研究是目前关于CAR-T治疗PCNSL的最大型队列研究,其结果证实,抗CD19 CAR-T治疗对于既往重度治疗的r/r-PCNSL患者有效,能获得高缓解率,完全缓解(CR)的患者高达86%,在三线以上治疗中,能使46%的r/r-PCNSL患者达到长期的缓解,这比以往所观察到的疗效结果更好。尽管神经毒性的发生率和严重程度方面可能略高于接受CAR-T治疗的DLBCL患者,但在大多数情况下是可以接受的,不应阻止CAR-T在PCNSL中的应用。
参考文献:Choquet S, Soussain C, Azar N, et al. CAR T-cell therapy induces a high rate of prolonged remission in relapsed primary CNS lymphoma: Real-life results of the LOC network. Am J Hematol. 2024 Apr 8. doi: 10.1002/ajh.27316. Epub ahead of print. PMID: 38586986.