编者按:尽管布鲁顿酪氨酸激酶(BTK)抑制剂和B细胞淋巴瘤/白血病-2(BCL-2)抑制剂等靶向疗法已从根本上改变了套细胞淋巴瘤(MCL)的治疗格局,但并非所有患者均能从这些治疗中获益,尤其是高危型MCL患者,其缓解持续时间有限且易复发。随着治疗线数增加,患者临床病程呈现缓解期逐渐缩短、疾病加速进展及生存预后受限的特点。近年来,以嵌合抗原受体T细胞(CAR-T)疗法和双特异性抗体(BsAbs)为代表的免疫疗法展现出显著潜力,但其在临床实践中的定位仍需进一步探索。在本综述中,Zachary D. Epstein-Peterson与M. Lia Palomba教授讨论了当前新型疗法在MCL中的应用现状,探讨将其纳入临床实践的方法,并提出了为改善患者预后必须最终解决的未解问题。
临床案例——STEP 1
患者男性,56岁,诊断为III期母细胞样MCL,接受R-CHOP方案(利妥昔单抗+环磷酰胺+多柔比星+依托泊苷+长春新碱+泼尼松)6周期后达到部分缓解(PR),后续接受利妥昔单抗维持治疗。2个月内疾病进展,改用阿卡替尼(acalabrutinib)治疗,6个月后再次进展,患者病情迅速恶化。
Q:在此情境下,针对此类多线治疗失败的难治性母细胞样MCL,如何制定最优治疗策略?
01、当前免疫疗法的突破
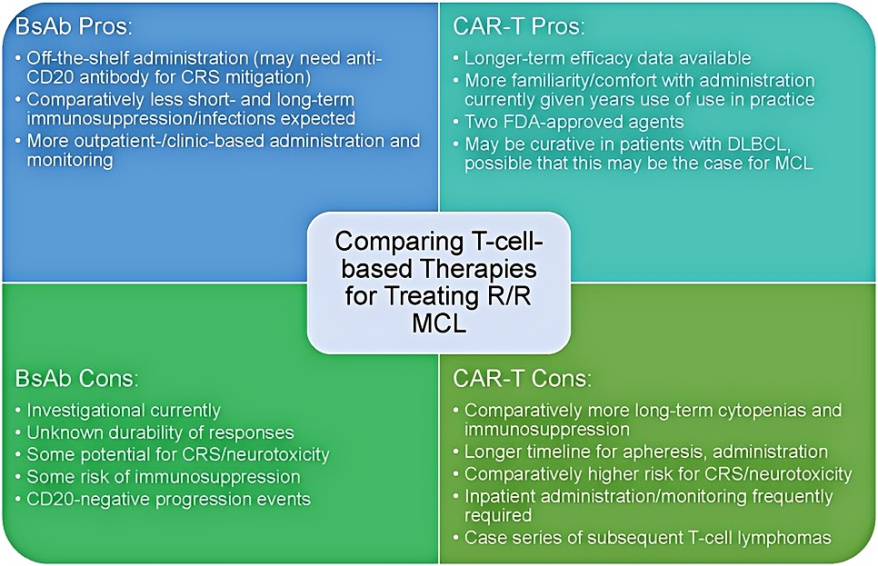
尽管分子靶向疗法的出现使复发/难治性(R/R)MCL的治疗取得了显著进展,但该群体仍面临治疗线数增加、缓解持续时间进行性缩短,以及疾病进展患者生存期有限等挑战。多年来,免疫疗法在MCL治疗中的潜力已获认可,近期进展加速了此类疗法的应用,已获批或处于研究阶段的药物在这一难治性临床情境中展现出明确获益。抗CD20单克隆抗体(mAb)的问世确立了免疫治疗在MCL治疗中的地位,而作为当前免疫治疗时代前身的来那度胺,除直接作用于肿瘤细胞外,还可通过调节肿瘤免疫微环境发挥治疗效应,目前仍作为一线及复发治疗方案应用(通常联合抗CD20单抗)。
CD19导向的CAR-T疗法彻底改变了弥漫大B细胞淋巴瘤(DLBCL)的治疗格局,基于多项试验数据,现已成为原发难治/早期复发(一线免疫化疗后<12个月)患者的标准治疗。此类药物(阿基仑赛、tisagenlecleucel及lisocabtagene maraleucel[liso-cel]等)亦获美国食品药品监督管理局(FDA)批准用于滤泡性淋巴瘤及三线及以上DLBCL治疗。针对R/R MCL的CD19 CAR-T疗法同样高效,其中Brexucabtagene autoleucel(Brexu-cel,2020年FDA批准)和liso-cel(2024年6月FDA批准)两种药物已获批应用。
双特异性抗体可同时靶向正常和恶性B细胞上的CD20,以及宿主T细胞上的CD3,通过激活免疫系统实现肿瘤清除。此类药物在R/R DLBCL和滤泡性淋巴瘤治疗中取得重大进展,早期数据显示其在R/R MCL治疗中亦具潜力。需注意的是,这两类药物均存在细胞因子释放综合征(CRS)和神经毒性风险,需密切监测并持续研究缓解策略。
02、未解决的临床挑战
目前,针对这些新型疗法仍存在关键未解问题:首先,优化患者选择以识别潜在获益或不太可能受益的人群至关重要;其次,需明确最佳治疗顺序,并根据个体情况权衡不同方案的利弊;第三,CAR-T或BsAbs协同增效的联合疗法尚未明确;第四,此类疗法的治愈潜力未知,需长期随访验证。目前R/R DLBCL中约30%至40%患者经CAR-T治疗获持久缓解,提示潜在治愈可能;第五,能否通过改造药物结构或改良给药方案提高耐受性和可及性尚在探索中。CRS、神经毒性、感染及长期细胞减少仍是主要挑战;最后,MCL耐药分子机制的相关研究尚处起步阶段,可能为未来治疗开辟新途径。
CAR-T与BsAb在R/R MCL中的应用情况
01、CAR-T疗法在R/R MCL中的应用
Brexu-cel
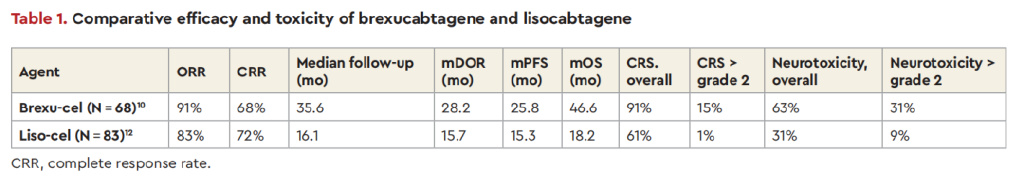
Brexu-cel是一种基于CD28共刺激信号的CAR-T疗法,其疗效数据主要来源于ZUMA-2注册临床试验及后续真实世界研究。2023年发表的ZUMA-2研究3年随访(中位随访35.6个月)结果显示:在68例接受Brexu-cel治疗的患者中,31%为母细胞样MCL,82%肿瘤Ki67≥30%,62%对BTKi耐药,40%对既往治疗难治。总缓解率(ORR)达91%,其中完全缓解(CR)率68%,部分缓解(PR)率24%;25例患者从稳定或PR转为CR,中位缓解持续时间(mDOR)为28.2个月,中位无进展生存期(mPFS)和总生存期(OS)分别为25.8个月和46.6个月。在不同亚组(包括Ki67水平、TP53突变状态及POD24状态)中,疗效基本一致,但母细胞样MCL患者的30个月OS率较低。长期随访显示缓解患者仍持续复发,未观察到明确的生存平台期。
安全性方面,91%患者出现任何级别的CRS,其中47%为2级,15%≥3级;63%患者发生神经毒性事件(31%≥2级);44%患者出现≥3级感染;94%患者发生≥3级血细胞减少,16%患者中性粒细胞减少持续超过90天。2023年美国CAR-T联盟的真实世界研究显示,ORR为90%,CR率82%,中位PFS为16.4个月,OS未达到。TP53突变及POD24病史与较低的ORR相关,且PFS受MIPI评分、Ki67、TP53状态、母细胞组织学及复杂核型影响。此外,90%患者出现CRS(8%≥3级,1例死亡),61%发生神经毒性(32%≥3级),1年非复发死亡率达9.1%(主要归因于感染)。基于上述数据,FDA于2020年7月加速批准Brexu-cel用于R/R MCL治疗。
Liso-cel
2023年发表的TRANSCEND研究中纳入104例R/R MCL患者,其中92例完成Liso-cel输注(中位随访16.1个月)。患者基线特征包括:9%为简化MIPI高危型,75%肿瘤Ki67≥30%,31%为母细胞样,23%存在TP53突变,94%曾接受BTKi治疗。输注患者的ORR和CR率分别为83.1%和72.3%,mDOR为15.7个月,中位PFS和OS分别为15.3个月和18.2个月。亚组分析显示,TP53突变患者的mDOR低于总体人群,可能与PR比例较高相关,但11例TP53突变CR患者中6例持续缓解。中枢神经系统受累患者的ORR为86%,CR率达71%,其中3例持续缓解,提示CAR-T在此类患者中的潜在价值。
与Brexu-cel相比,Liso-cel的安全性更优:CRS发生率61%(仅1%≥3级),免疫效应细胞相关神经毒性综合征(ICANS)发生率31%(9%≥3级),≥3级感染率15%。基于这些数据,FDA于2024年6月批准Liso-cel用于R/R MCL治疗。
MSK临床实践与未来方向
目前纪念斯隆-凯特琳癌症中心(MSK)考虑对所有R/R MCL患者使用CAR-T疗法,并在评估患者适应症和治疗方案目标及偏好时,权衡其潜在获益与预期毒性及其他标准治疗或研究性治疗。在实践中,特别考虑针对在BTKi或其他二线治疗中进展的患者,或一线治疗后原发性耐药或缓解期短的患者使用CAR-T。然而,CAR-T与其他新型药物在复发或难治性环境中的治疗顺序尚未确立,且治疗策略需高度个体化。老年患者需通过综合评估优化治疗风险,而多数患者需桥接治疗以降低肿瘤负荷,以降低毒性风险。
尽管存在跨试验比较的局限性,但与Brexu-cel相比,MSK对Liso-cel的较好耐受性感到鼓舞,这可能使更多患者能够接受CAR-T疗法。CAR-T疗法在治疗R/R MCL中是否具有治愈潜力尚不确定。目前来自Brexu-cel和Liso-cel的现有数据显示其长期缓解率低于R/R DLBCL(约30%-40%)更长时间的随访可能最终会回答治愈潜力的问题。
目前针对CAR-T功能增强或毒性缓解的联合策略研究正深入开展。IL-1受体拮抗剂阿那白滞素(Anakinra)在降低CAR-T相关CRS及神经毒性方面的有效性已获初步验证,且未显著影响抗肿瘤活性。TARMAC研究(N=20)探索了伊布替尼在CAR-T输注前后的限时联用方案,其早期数据显示该策略可协同提升疗效与安全性,为R/R MCL的联合治疗模式提供了可行性依据。此外,CAR-T治疗后采用维持治疗或其他MCL疗法序贯干预能否延长缓解持续时间,仍需进一步探索。靶点创新,如双抗原靶向CAR-T设计,与高危患者前线治疗方案整合(如早期CAR-T)亦是未来研究方向。美国地区CAR-T疗法的可及性仍存在显著差异,涉及种族、地域及社会经济等多重因素。深入解析其分布特征与成因,并通过多中心协作制定针对性策略,将成为实现治疗公平性的必要路径。
02、BsAb药物在R/R MCL中的应用
目前针对R/R MCL的BsAb主要包括艾可瑞妥单抗(epcoritamab)、格菲妥单抗(Glofitamab)、莫妥珠单抗(mosunetuzumab)及奥尼妥单抗(odronextamab)。
-
艾可瑞妥单抗:艾可瑞妥单抗是一种基于小鼠抗人CD3抗体与人源化抗CD20抗体构建的IgG1型双特异性抗体。在一项涵盖所有B细胞非霍奇金淋巴瘤(NHL)的I/II期研究中,纳入4例R/R MCL患者(均接受≥2线既往治疗)。初步疗效显示:CR、PR及疾病稳定(SD)各1例。值得注意的是,仅1例患者接受了推荐的II期剂量,且缓解病例均见于高危组织学亚型患者。
-
格菲妥单抗:格菲妥单抗是另一款靶向CD3xCD20的BsAb抗体。其2021年I期研究中覆盖多种B细胞淋巴瘤亚型,其中6例MCL患者中5例可评估疗效,4例达到CR。2024年更新的专项研究纳入了60例R/R MCL患者,结果显示:中位既往治疗线数为2,52%曾接受BTKi治疗,73%对既往方案耐药。ORR为85%,CR率78%,BTKi初治患者ORR显著优于经治患者(96.6% vs 74.2%)。mDOR和中位完全缓解持续时间(mDOCR)分别为16.2个月与15.4个月。安全性方面,70%患者发生CRS,其中36.7%为1级,21.7%为2级,≥3级占11.6%;5例(8.3%)出现1-2级神经毒性。目前国际多中心GLOBRYTE研究(NCT06084936)正对比格菲妥单抗与研究者选择方案在R/R MCL中的疗效,结果值得期待。
-
莫妥珠单抗:作为全人源化BsAb抗体,其I/II期研究纳入15例MCL患者,但具体疗效数据尚未披露。后续研究探索其联合抗CD79b抗体偶联药物维泊妥珠单抗(Polatuzumab Vedotin)的疗效:20例患者中位既往治疗线数为3,100%曾接受BTKi,35%曾行CAR-T治疗,85%对既往方案耐药;65%肿瘤Ki67≥50%,50%为母细胞样/多形性组织学,20%存在TP53突变。固定周期治疗(17个三周周期)后,ORR和CR率分别为75%与70%,中位DOCR未达到。安全性方面,50%患者发生CRS(均为1-2级),15%出现1-2级神经毒性。
-
奥尼妥单抗:同样是一款CD3xCD20双特异性抗体,针对12例R/R MCL患者的亚组分析显示:6例(50%)获得缓解(4例CR,2例PR),中位DOR为10.9个月。安全性方面,61%患者发生CRS(54%为1-2级,6%为3级,1例4级事件),12%出现神经毒性(其中4例≥3级)。
因此,BsAbs在R/R DLBCL及滤泡性淋巴瘤中的显著疗效为MCL治疗带来希望,但其在MCL中的现有证据仍较有限,多项关键研究正在进行中。核心问题包括:缓解持久性、毒性发生频率与严重程度、患者意愿及序贯策略。此外,既往治疗,尤其苯达莫司汀,是否能够诱导T细胞耗竭需进一步评估。未来临床实践中,如何权衡BsAbs与CAR-T在R/R MCL中的地位将面临挑战。


临床案例——STEP 2
该例患者接受Brexu-cel单采后,经R-DHAOx(利妥昔单抗、地塞米松、阿糖胞苷和奥沙利铂)桥接治疗获得临床及影像学缓解,完成CAR-T输注后9个月仍维持持续CR。治疗期间出现需短期重症监护的3级神经毒性,但未发生CRS。