第十二届陆道培血液病学术论坛上,首都医科大学附属北京友谊医院王昭教授带来了主题为《慢性活动性EBV感染与噬血细胞综合征》的精彩报告,以EBV感染的疾病特点为切入点,深入浅出地介绍了慢性活动性EBV感染与噬血细胞综合征的可能发病机制、诊断要点和治疗手段。现《肿瘤瞭望-血液时讯》特将报告精要整理成文,以飨读者。

EB病毒(EBV)是一种人类疱疹病毒,人群普遍易感,正常人群中感染率在90%以上。主要感染人咽部上皮细胞、B细胞,感染后可终生存在。90%的人群都存在EBV的潜伏感染,正常健康成年人的循环B细胞中存在EBV感染的比例约为百万分之1至50个。多数人感染后无症状或症状轻微,呈自限性病程。
EBV感染的病理特点包括:一张切片中,可能找到1~2个EBER+细胞,至多3~5个,并且这些细胞都是成熟的小B细胞,呈散在分布,几乎见不到2个细胞在一起的情况。
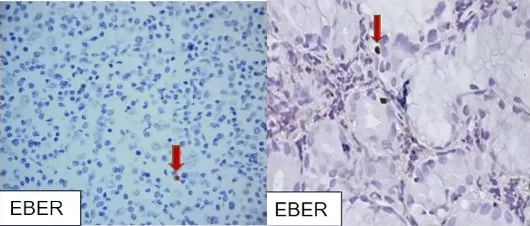
图1. EBV感染的病理特点
EBV可与很多疾病相关联,青少年或成人期发生首次EBV感染,约25%~70%表现为传染性单核细胞增多症(IM)。EBV还与多种肿瘤相关,包括血液系统恶性肿瘤、EBV阳性胃癌、平滑肌肉瘤等。肿瘤的发生可能与EBV表达的蛋白导致细胞过度增殖有关。
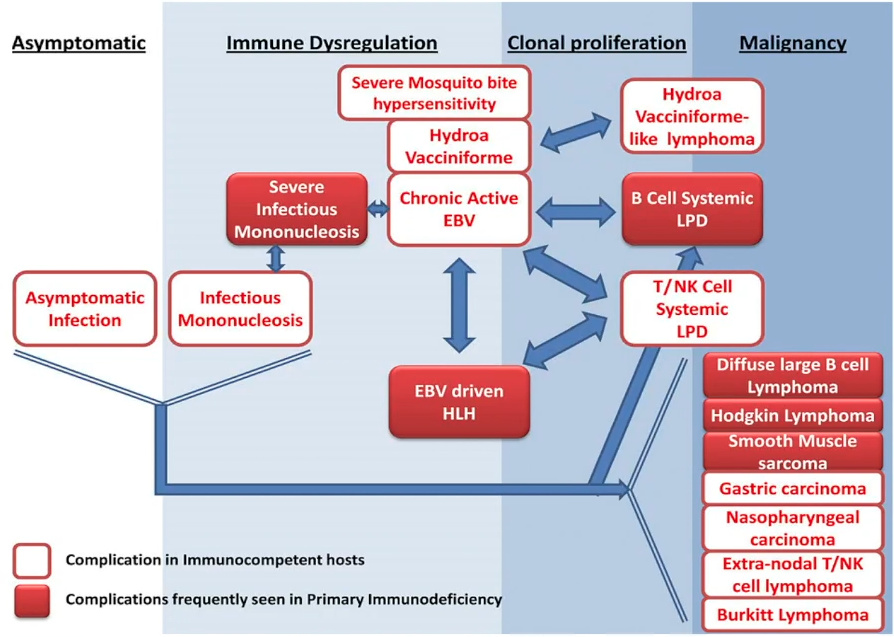 图2. EBV相关疾病
图2. EBV相关疾病

图3. EBV与淋巴瘤的相关性
EBV包括6种核抗原(EBNA1,EBNA2,EBNA3A,EBNA3B,EBNA3C和EBNA-LP)、3个潜伏膜蛋白(LMP1,LMP2A和LMP2B)和2个短的非编码RNA(EBER1和EBER2)。EBV潜伏期类型是由病毒编码抗原的表达来定义的:0型不表达任何抗原;I型仅表达EBNA1;Ⅱ型表达EBNA3,具有高免疫源性;III型表达LMP1。
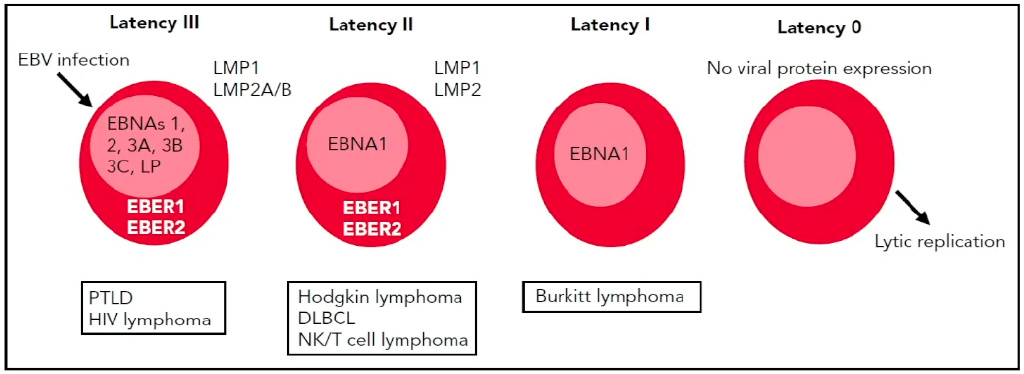 图4. EBV潜伏期类型
图4. EBV潜伏期类型
慢性活动性EBV感染(CAEBV)
慢性活动性EBV感染(CAEBV)是一种因持续EBV感染而导致的致命综合征,多见于儿童及青少年。文献报道CAEBV中,T细胞型的5年OS为59%,NK细胞型为87%,部分成人发病患者病情进展迅速,呈侵袭性病程。多数患者病程迁延数年,约16%患者最终进展至儿童系统性EBV阳性、细胞淋巴瘤、EBV+NK/T细胞淋巴瘤或急性NK细胞白血病。尸检表明CAEBV所有器官都可被累积,包括眼睛、肾脏、皮肤、肝脏、心脏以及大血管等。
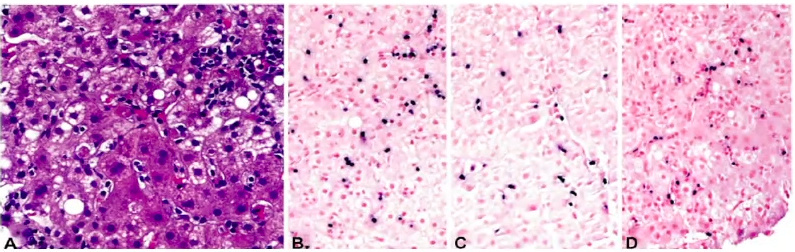 图5. 肝脏中T细胞型的慢性活动性EB病毒感染
图5. 肝脏中T细胞型的慢性活动性EB病毒感染
CAEBV的发病机制
EBV通过CD21感染T淋巴细胞。CD21在CD4及CD8细胞上表达,高表达CD21的T细胞可检测到更高的EBV拷贝数。敲除JurkatT细胞系的CD21,其不再被EBV2型病毒株感染,gp350也参与了该过程。
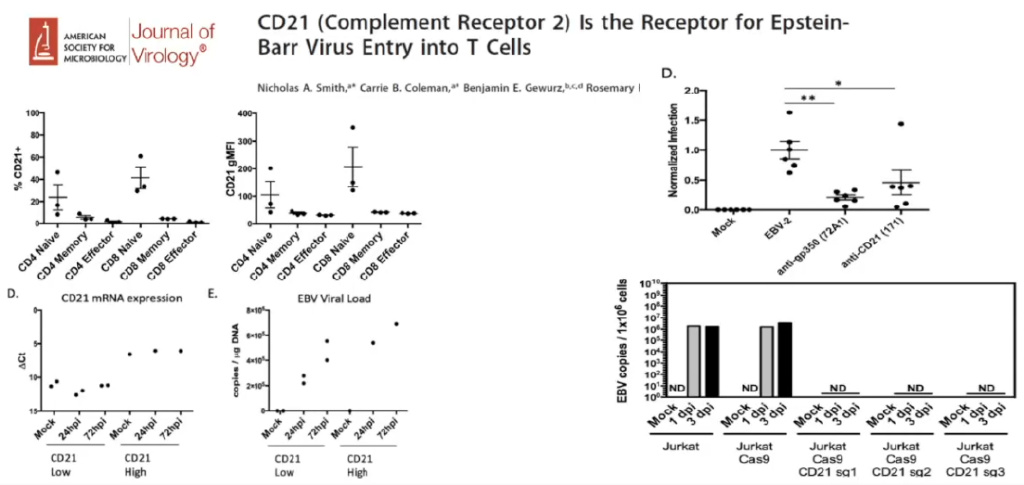 图6. EBV通过CD21感染T淋巴细胞
图6. EBV通过CD21感染T淋巴细胞
EBV可通过CD21非依赖途径感染NK细胞,但CAEBV的病因目前尚不能确定。王昭教授团队发表于Blood的一项研究提出,多种证据表明CAEBV疾病可能起源于受感染的造血干细胞(HSC)。
研究对来自5名CAEBV患者、1名EBV相关噬血细胞性淋巴组织细胞增多症患者和2名健康对照的骨髓和外周细胞进行了分析。应用多种检测方法来识别和表征EBV感染的细胞,包括定量聚合酶链式反应(PCR)、PrimeFlow和单细胞RNA测序(scRNA-seq)。
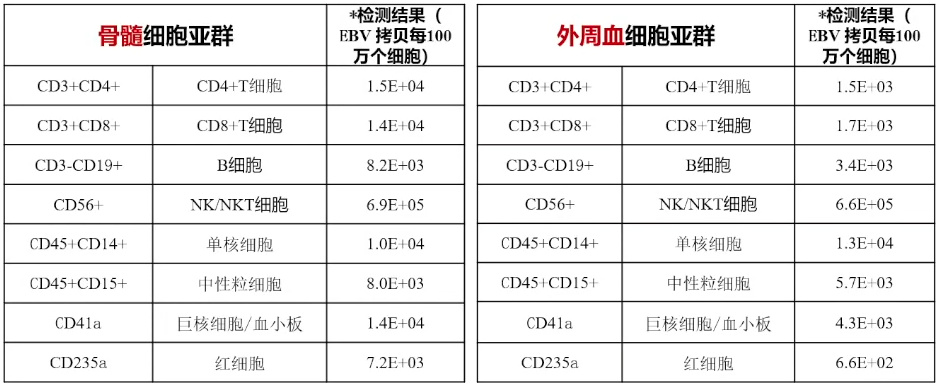 图7. 骨髓及外周血样本中均有EBV DNA检出(流式分选+EBV PCR)
图7. 骨髓及外周血样本中均有EBV DNA检出(流式分选+EBV PCR)
一名接受同种异体造血干细胞移植(HSCT)的CAEBV患者的检测结果显示,EBV感染了CAEBV患者的整个造血系统,包括淋巴系和骨髓系,以及HSC。
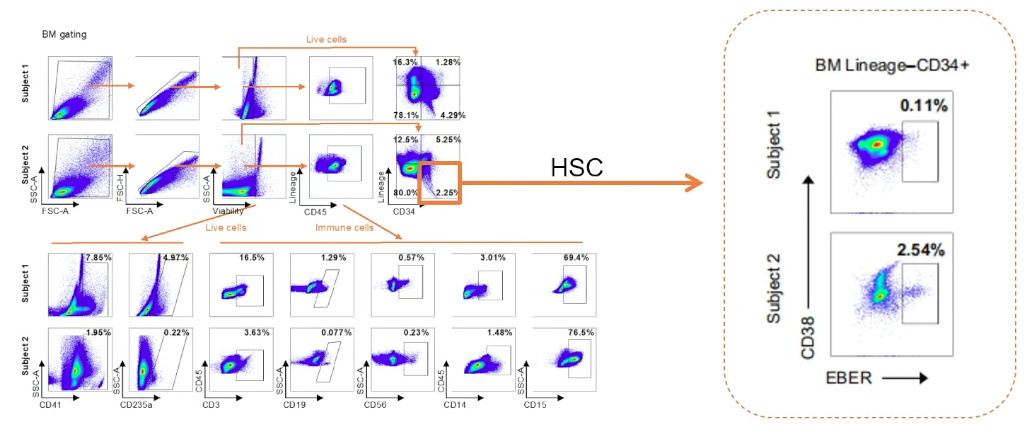 图8. 患者骨髓的造血干细胞存在EBV感染(FlowFish)
图8. 患者骨髓的造血干细胞存在EBV感染(FlowFish)
EBV感染的HSC向下游谱系表现出较高的分化率,并且EBV感染对先天免疫和适应性免疫都有影响,导致炎症症状。通过鉴定感染EBV与未感染细胞之间的谱系特异性表达基因发现,这些基因与T/单核细胞中的病毒基因表达和中性粒细胞中的细胞趋化性有关。
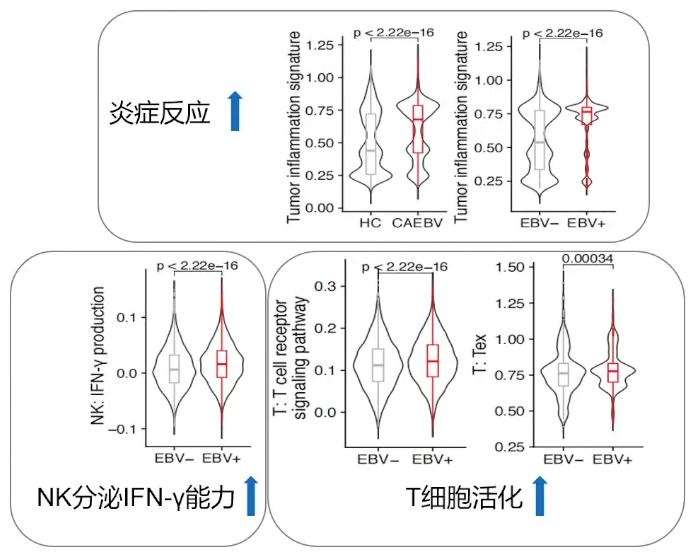 图9. CAEBV患者炎症相关基因富集评分较HC(健康对照)增高
图9. CAEBV患者炎症相关基因富集评分较HC(健康对照)增高
HSCT 6个月后CAEBV患者骨髓及外周血细胞中EBV-DNA低于检测下限值,骨髓上清及外周血血浆中未检测到EBV-DNA,scRNA-seq验证HSCT几乎完全从血液中去除EBV。这些结果进一步证实,异基因HSCT是唯一经临床证实有效的CAEBV治疗手段。
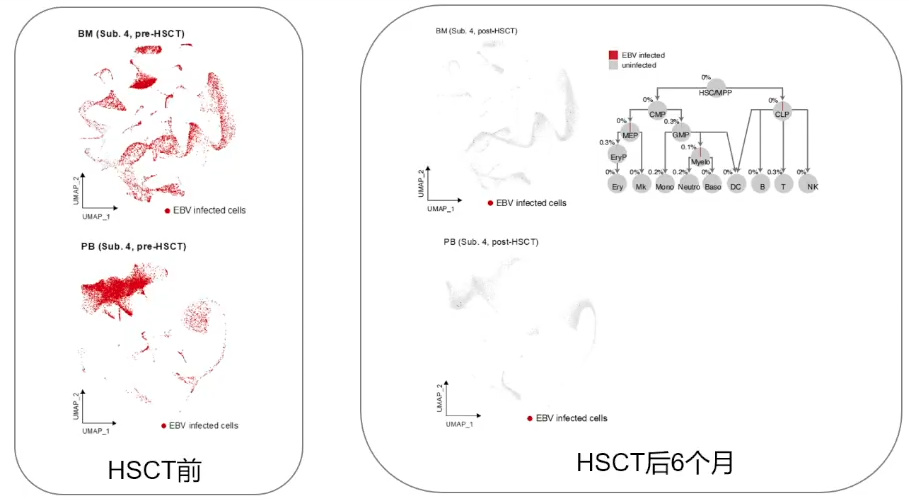 图10. HSCT可以清除血液系统中的EBV 感染
图10. HSCT可以清除血液系统中的EBV 感染
EBV相关检测
外周血单个核细胞(PBMC)及血浆EBV-DNA均需要检测,在不同的疾病中,二者表现存在差异,后期可用于疾病监测;组织病理切片免疫组化(EBER);病理切片免疫组化双标记等方法,此外,flow-fish可用于鉴定EBV感染淋巴细胞亚群。
不同类型的CAEBV
01、种痘水疱样淋巴增殖性疾病
暴露在阳光下的皮肤区域呈现出一种丘疹性红斑。许多皮损呈溃疡状溃疡,有出血性结痂。
 图11. 种痘水疱样淋巴增殖性疾病
图11. 种痘水疱样淋巴增殖性疾病
02、严重的蚊虫叮咬过敏症(SMBA)
蚊子叮咬后,出现红斑、丘疹、溃疡、皮肤坏死和深层瘢痕等局部皮肤症状。
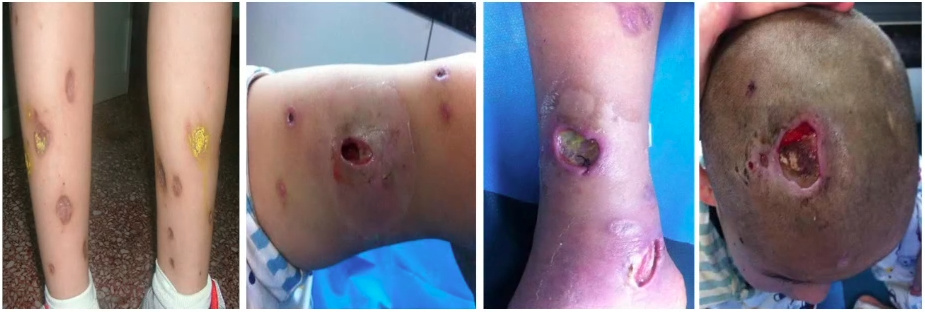 图12. 严重的蚊虫叮咬过敏症(SMBA)
图12. 严重的蚊虫叮咬过敏症(SMBA)
CAEBV的HSCT治疗
一项研究纳入102名sCAEBV,结果显示患者3年OS率为72.5%。在评估HSCT后病毒载量的90名患者中,56名(62.2%)达到了病毒学上的CR。青少年和青年(15-39岁)和成人(≥40岁)的高龄是不良OS的一个风险因素。此外,疾病活动、造血干细胞移植时sIL-2R升高(≥中位数,691U/mL)和无放疗的预处理与生存率低有关。
多系EBV累及的HSCT患者预后较差,HSCT前EBV DNA高拷贝是HSCT后EBV再激活和多谱系累及的高风险因素。因此抑制前尽量降低EBV拷贝数是改善患者预后的重要举措。
 图13. EBV患者HSCT治疗预后相关风险因素
图13. EBV患者HSCT治疗预后相关风险因素
EBV相关噬血细胞综合征(EBV-HLH)
噬血细胞综合征(HLH)是一类由原发或继发性免疫调节异常导致的过度炎症反应综合征。这种免疫调节异常主要由淋巴细胞、单核细胞和巨细胞系统异常激活、增殖,分泌大量炎性细胞因子而引起的一系列炎症反应,导致终末器官损伤。我国HLH发病原因中,EBV感染最常见,占比高达44.01%。
根据HLH 2004诊断标准,HLH的诊断分为基因诊断和临床诊断。HLH的严重程度与B细胞、T细胞或NK细胞感染EBV无关,而是取决于炎症因子风暴的严重程度,但感染的细胞类型与疾病预后相关。
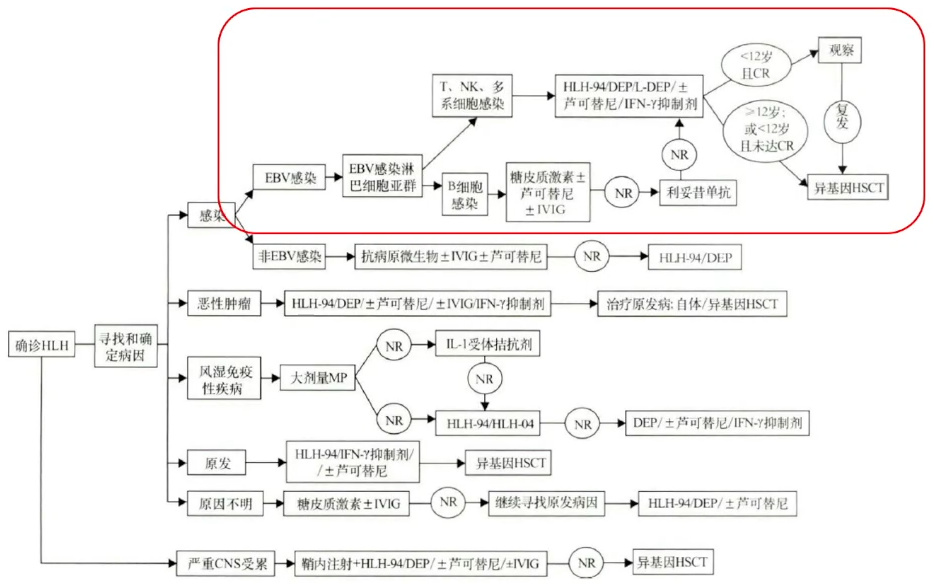 图14. EBV-HLH的临床路径
图14. EBV-HLH的临床路径
总 结
EBV广泛存在于人群中,多数感染为无症状或轻微自限性,但其与多种疾病相关,包括传染性单核细胞增多症及多种肿瘤。CAEBV作为EBV感染严重形式,多见于儿童及青少年,其发病机制复杂,可能与感染造血干细胞有关。异基因造血干细胞移植是目前唯一有效的治疗手段。EBV相关检测手段多样,对疾病监测和治疗具有重要意义。此外,EBV还常导致噬血细胞综合征,其严重程度与炎症因子风暴相关。总之,EBV感染及其相关疾病需引起重视,早期诊断与治疗至关重要。

专家简介
王昭 教授
主任医师、博士生(后)导师
首都医科大学附属北京友谊医院血液内科主任
国务院特殊津贴专家
国际组织细胞协会噬血细胞综合征执行委员
中华医学会血液学分会淋巴细胞疾病学组副组长
中国医师协会血液科医师分会常委
主持噬血细胞综合征国内指南的制定并参与噬血细胞综合征国际指南的制定
第一完成人荣获中华医学科技奖二等奖、华夏医学科技二等奖、北京医学科技二等奖、“金桥奖”二等奖等,获得国家发明专利授权9项主编《噬血细胞综合征》、《组织细胞疾病》专著,担任 《The Lancet Infectious Diseases》、《The Lancet Haematology》 、《Haematologica》、《BMC Medicine》、《Blood Advances》、《British Journal of Haematology》等国际期刊审稿专家