编者按:异基因造血干细胞移植(allo-HSCT)和嵌合抗原受体T细胞(CAR-T)疗法已成为治疗白血病的重要手段。然而,这些治疗方法的有效性和安全性仍然是研究的热点。近期,一系列突破性研究为我们提供了宝贵的见解,特别是在复发/难治性B细胞急性淋巴细胞白血病(B-ALL)儿童患者的治疗、移植物抗宿主病(GVHD)的预防和监测、以及CAR-T治疗后并发症的管理等方面。2024年4月14日至17日,第50届欧洲血液和骨髓移植学会(EBMT)年会在英国格拉斯哥隆重举行。会议聚焦干细胞移植和细胞疗法的最新进展,推动着血液病患者向着更好的临床预后迈进。在本届大会上,苏州大学附属儿童医院胡绍燕教授及其团队成员报告了6项研究。《肿瘤瞭望-血液时讯》特邀请胡绍燕教授及其团队成员以圆桌会的形式和广大读者分享他们关于allo-HSCT与CAR-T细胞治疗在儿童白血病患者中的疗效与安全性的研究成果,并针对这6项研究进行精彩述评。
 (左:胡绍燕教授、左上:卢俊教授、右上:周密、左下:高莉、右下:李泊涵)
(左:胡绍燕教授、左上:卢俊教授、右上:周密、左下:高莉、右下:李泊涵)
在复发/难治性B细胞急性淋巴细胞白血病儿童患者中对比CAR-T细胞治疗或化疗后接受异基因造血干细胞移植的预后:多中心研究CCCG-ALL-2015
讲者:李泊涵
背景
复发/难治性(R/R)B细胞急性淋巴细胞白血病(B-ALL)是儿童发病率和死亡率高的主要原因。R/R B-ALL患者通常在接受嵌合抗原受体(CAR)T细胞治疗或化疗后进行巩固性异基因造血干细胞移植(allo-HSCT)以维持长期缓解。然而,CAR-T治疗后allo-HSCT的有效性和安全性仍存在争议。本研究旨在调查B-ALL儿童患者接受CAR-T治疗与接受化疗后进行allo-HSCT的预后对比。
方法
我们在一项多中心临床研究中分析了269例接受CAR-T治疗后(CAR-T-allo-HSCT组,n=142)或化疗后(化疗-allo-HSCT组,n=127)进行allo-HSCT的R/R B-ALL儿童患者的结果,研究纳入了2015年1月至2022年12月间在20家医院确诊为ALL患者。在接受allo-HSCT之前,所有患者均按照中国儿童癌症组ALL-2015(CCCG-ALL-2015)协议接受治疗,并在中国临床试验注册中心(ChiCTR-IPR-14005706)进行注册。
结果
与化疗-allo-HSCT组相比,CAR-T-allo-HSCT组达到第二次完全缓解(CR)的患者更多(78.6% vs.58.0%;P<0.001)、MRD阴性的患者更多(86.9% vs. 66.2%;P<0.001)。CAR-T-allo-HSCT组中度/重度慢性移植物抗宿主病(mod/sev cGVHD)的发病率更高(19.09% [95% CI:12.15-26.03%] vs. 7.33% [95%CI: 25.2-26.0%];P=0.016)。在CR1亚组中,CAR-T-allo-HSCT组的总生存率(OS)更低(41.30% [95%CI:21.60-78.90%] vs. 84.80% [95%CI:74.20-96.90%];P=0.006),且Ⅱ-Ⅳ级急性GVHD、mod/sev cGVHD和无复发生存率(GRFS)也更低(32.10% [95%CI:14.60-70.50%] vs. 66.90% [95%CI:53.60-83.60%];P=0.02),与化疗组相比,非复发相关死亡率(NRM)更高(40.74% [95% CI: 11.82-69.22%] vs. 10.29% [95%CI:0.50-20.09%];P=0.03)。此外,在CAR-T-allo-HSCT组中,CAR-T治疗与allo-HSCT间隔超过61天的患者GRFS更高(>61:64.3% [95%CI:52.74-75.86%] vs <61: 38.3% [95%CI:25.95-50.65%];P=0.001),Ⅱ-Ⅳ级aGVHD的发病率更低(>61: 19.44% [95% CI:10.28-28.65%] vs <61: 41.27% [95%CI: 29.00-53.54%];P=0.003),Ⅲ-Ⅳ级aGVHD的发病率也更低(>61: 6.94% [95%CI: 1.04-12.84%] vs <61: 26.98% [95%CI: 15.80-37.99%];P=0.001)。
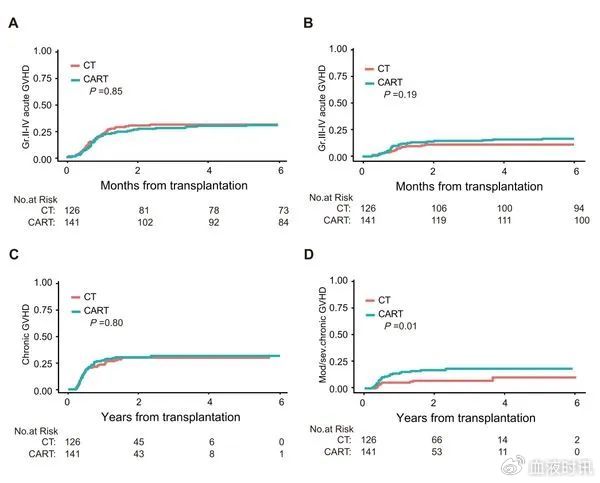 图1. 化疗-allo-HSCT组与CAR-T-allo-HSCT组患者移植后的情况
图1. 化疗-allo-HSCT组与CAR-T-allo-HSCT组患者移植后的情况
结论
CAR-T治疗能消除allo-HSCT前的MRD,OS和RFS与化疗组相似。但CAR-T-allo-HSCT组患者mod/sev cGVHD的发病率更高。在CR1亚组中,与化疗-allo-HSCT组相比,CAR-T-allo-HSCT组的预后较差。CAR-T治疗和allo-HSCT间隔超过61天的患者GRFS更高、Ⅱ-Ⅳ级aGVHD和Ⅲ-Ⅳ级aGVHD的发病率更低。
专家点评
 胡绍燕教授
胡绍燕教授
我们的研究主要集中在白血病、移植、CAR-T,这与我们血液科的特点有关。目前我们苏州大学附属儿童医院血液科的床位有250张床,造血干细胞移植方面一年能达到220-230人,CAR-T方面一年能达到60-70人。越来越多的患者使用贝林妥欧单抗,我们在这方面积累了一些治疗经验,已经发表了3篇贝林妥欧单抗相关的研究成果,这也是细胞免疫治疗的一部分,所以我们血液科在白血病、细胞免疫治疗、骨髓移植都取得了非常好的效果。
我们目前正在与国家儿童医学中心(上海)、上海交通大学医学院附属上海儿童医学中心牵头的中国抗癌协会小儿肿瘤专委会急性淋巴细胞白血病(CCCG-ALL-2015)多中心协作组合作展开一项关于小规模的错配修复(MMR)治疗方案的研究,低剂量化疗方案取得了非常好的效果,高莉老师在2023年12月的美国血液学会(ASH)年会上做了汇报。无论是白血病的诊疗,还是造血干细胞移植对白血病的治疗,无论是预防复发,还是早期干预,我们都取得了非常好的成绩。
CAR-T细胞治疗后第7天的MRD状态和1个月后CD4计数是CAR-T治疗中的预后指标
讲者:高莉
背景
儿童复发/难治性急性淋巴细胞白血病(ALL)是一种危及生命的疾病,治疗效果不佳。CAR-T细胞疗法已成为这种情况下的一种有前景的治疗策略。然而,影响CAR-T治疗效果的因素仍不清楚。我们介绍了CAR-T细胞疗法在首次复发或难治性B-ALL儿童中的单中心结果,并试图探索影响CAR-T治疗预后的因素。
方法
本研究纳入了2017年3月至2023年8月间,在我们中心接受CAR-T细胞疗法的首次复发或难治性B-ALL儿童。CAR-T细胞采用CD19或CD19/CD22靶向CAR构建,并在淋巴细胞去化疗后给予患者使用。共纳入130例患者,其中21例接受CD19 CAR-T细胞,109例接受CD19/CD22 CAR-T细胞。在CAR-T细胞回输后的第7天进行骨髓评估,并收集1个月、3个月和6个月时的淋巴细胞亚群和骨髓结果进行分析。本研究的主要目标是评估CAR-T细胞疗法的疗效和安全性,次要目标包括评估无事件生存期、总生存期和潜在的预后因素。
结果
CAR-T细胞治疗时的中位年龄为4.2岁(范围:1-14.7岁),其中67.7%为男性。可测量残留疾病(MRD)阴性的完全缓解率(CR)在CD19 CAR-T细胞组为70.0%,在CD19/CD22 CAR-T细胞组为94.9%。与CD19 CAR-T细胞组相比,CD19/CD22 CAR-T细胞组的完全缓解率显著更高(P<0.05)。最常见的不良事件包括细胞因子释放综合征(89.9%),其中36.4%为3级或更高级别。2年总生存率(OS)估计为67.8%,无事件生存率(EFS)为54.2%。与CD19 CAR-T细胞组相比,CD19/CD22 CAR-T细胞组的OS和EFS显著更高(P<0.05)。观察到CAR-T细胞治疗后桥接移植的患者EFS有所提高。CD19/CD22 CAR-T细胞组未桥接移植的多变量分析显示,CAR-T细胞回输后第7天的MRD阳性是OS的独立不良预后因素(风险比[HR]:6.300,P=0.022)。此外,CAR-T细胞回输后1个月时较高的CD4计数与更好的EFS独立相关(HR:0.165,P=0.021)。
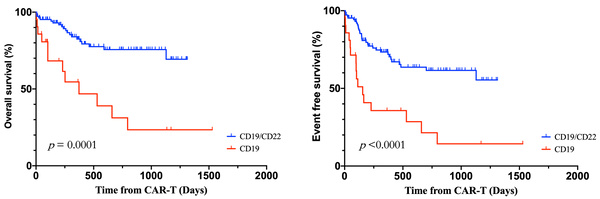 图2. 总生存率和无事件生存率
图2. 总生存率和无事件生存率
结论
在首次复发或难治性B-ALL儿童患者中,CD19/CD22 CAR-T细胞疗法可能比CD19 CAR-T细胞疗法提供更优异的疗效。双重靶点策略可能会增强缓解程度和生存率。如果患者在CD19/CD22双重靶向CAR-T疗法后第7天达到MRD阴性,并且在回输后1个月CD4计数较高,则可能无需进行桥接移植。
专家点评
 高莉
高莉
我今天代表我们团队汇报了单中心儿童复发/难治性急性淋巴细胞白血病接受CAR-T治疗的疗效分析以及影响疗效的因素的探讨。研究的结果是我们发现CD19/CD22的双靶点的CAR-T的缓解率、OS、EFS均显著优于CD19的单靶点CAR-T,在CD19/CD22双靶点CAR-T未行造血干细胞移植的患者中,我们发现CAR-T回输后第七天的MRD阴性以及一个月的CD4的计数是影响CAR-T预后的独立危险因素。
allo-HSCT移植后28天CD1C+DC中3型树突状细胞的高频率可能是重度GVHD儿童患者的有效指标
讲者:刘欣
背景
移植物抗宿主病(GVHD)是同种异基因造血干细胞移植(allo-HSCT)后的主要并发症,并且也是导致患者死亡的主要原因。尽管GVHD靶器官的直接损伤是由T细胞引起的,但树突状细胞(DCs)有效地触发了T细胞的激活。这些树突状细胞在GVHD的诱导、调节和维持中起着关键作用。既往的研究表明,3型树突状细胞(DC3)构成一类特殊的树突状细胞,其可以显著促进炎症,并且在自身免疫性疾病如系统性红斑狼疮(SLE)中异常积累。然而,相关研究有限,尚未探讨DC3与GVHD之间的关联。
方法
共有63例在苏州大学附属儿童医院接受allo-HSCT的患者符合本研究条件。我们收集了allo-HSCT后儿童的外周血样本,并通过流式细胞术分析DCs亚群。我们比较了无GVHD(0级)或轻度GVHD(I级)的儿童与重度GVHD(II-IV级)的儿童的DCs亚群的比例和数量。
结果
在该研究中,发现在allo-HSCT后28天内发生Ⅱ-Ⅳ级GVHD的患者的浆细胞样树突状细胞(pDCs)的频率和数量(中位数频率为0.0069%;范围为6.33E-05~0.1793%;中位数数量为0.0914细胞/μl;范围为0.0018~1.8492细胞/μl)低于0-Ⅰ级GVHD的患者(中位数频率为0.0626%;范围为0.0007%~0.6980%;P=0.0002;中位数数量为0.3101细胞/μl;范围为0.0138~3.4893细胞/μl;P=0.0049)。发生Ⅱ-Ⅳ级急性GVHD(aGVHD)的患者的CD1c+DCs的频率(中位数为0.0221%;范围为0.0023~0.2837%)与0-Ⅰ级GVHD的患者相比有显著差异(中位数频率为0.1228%;范围为0.0018~0.7272%;P=0.0067)。但是两组之间的数量没有显著差异。发生Ⅱ-Ⅳ级GVHD的患者在CD1c+DCs中的DC3的频率(中位数频率为26.8%;范围为2.33~70.7%)显著高于0-Ⅰ级GVHD的患者(中位数频率为13.3%;范围为1.17%~53.6%;P=0.0003)。这些数据表明CD1c+DCs中DC3的频率与重度GVHD的发生有关。
我们使用受试者工作特征(ROC)曲线分析来探索DC3作为Ⅱ-Ⅳ级GVHD患者与0-Ⅰ级GVHD患者之间区分的阈值。所有测试患者在allo-HSCT后28天的CD1c+DCs中DC3的中位水平为18.5%(范围1.17%~70.7%)。我们选择DCs水平的阈值为24.50%(在CD1c+DCs中)来评估高(超过阈值)与低(低于阈值)DC3水平的患者之间的差异。高DC3组(CD1c+DCs中>24.50%)的患者与低DC3组(P<0.0001)的患者相比,发生Ⅱ-Ⅳ级GVHD的风险显著增加。
结论
我们发现allo-HSCT后28天CD1c+DC中DC3的高频率与重度GVHD显著相关。CD1c+DC中DC3的高频率似乎伴随着更严重的GVHD。因此,移植后定期检查DCs,特别是DC3,对于预测GVHD具有重要意义。
OS17-08 在AML中受损的CD45RO-CCR7+初始CD8+T细胞与较低的总生存率相关
讲者:张永平
背景
在急性髓系白血病(AML)的骨髓微环境中,各种免疫细胞和免疫调节因子的协调相互作用导致T细胞功能失调。在这一过程中,初始CD8+T细胞在如树突状细胞(DCs)DC等抗原呈递细胞(APCs)的抗原呈递激活后,分化为效应细胞和记忆细胞。然而,相当一部分剩余的CD8+T细胞由于耗竭或衰老而表现出效应功能减退。尽管已经对耗竭或衰老的相关机制和干预策略进行了大量的研究,但初始CD8+T细胞在AML中的功能作用仍不清楚。因此,我们的目标是确定AML中初始CD8+T细胞的功能状态与患者生存预后之间的相关性,并调查其对AML患者生存预后的影响。
方法
我们收集了14岁以下儿童AML患者诊断时的新鲜骨髓样本。采用流式细胞术、转录组测序和体外培养模型来识别CD45RO-CCR7+初始CD8+T细胞(CD8+Tnaïve)的数量、激活和分化。利用单细胞RNA测序揭示关键基因和转录因子,利用CRISPR-Cas9技术对初始CD8+T细胞进行基因编辑以研究其对细胞耗竭的影响。通过与化疗评估和生存数据的相关分析,阐明了初始CD8+T细胞在AML治疗和预后中的作用。
结果
与21例年龄匹配的HSCT候选人的健康供体(HDs)相比,56例儿童AML患者在骨髓(BM)中的CD45RO-CCR7+CD8+Tnaïve细胞比例显著降低(平均值:HDs,60%;AML,45%;P<0.05)。AML中的CD45RO-CCR7+CD8+Tnaïve细胞表现出抑制分子VISTA和CTLA-4显著更高的表达(HDs,<5%;AML,10%至20%;P<0.05)。经过分选和体外培养后,AML中的CD45RO-CCR7+CD8+Tnaïve细胞的CD69-CD25-非激活分数显著高于HDs(HDs,20%;AML,60%;P<0.05)。RNA-seq和GSEA揭示了AML中CD45RO-CCR7+CD8+Tnaïve细胞中显著激活的胆汁酸代谢途径,但MTORC1信号通路下调。单细胞RNA-seq显示在AML中CCR7、SELL、LTB和TCF1高表达的CD8+Tnaïve细胞中显著更高的FCER1G、ID2表达。使用CRISPR-Cas9在CD45RO-CCR7+CD8+Tnaïve细胞中过表达FCER1G导致记忆T细胞显著减少,但效应T细胞的表达增加,PD-1和GZMB表达上调。在15例儿童AML患者中,对第一次诱导化疗前后CD45RO-CCR7+CD8+Tnaïve细胞比例进行配对分析,分析显示在11例完全缓解(CR)患者中呈现上升趋势,而在4例非CR患者中呈现下降趋势。使用HDs中CD45RO-CCR7+CD8+Tnaïve细胞比例的平均值(60%)作为临界点,将47例AML患者分为高表达组和低表达组(高表达:10例;低表达:37例)。高表达组的2年总生存率(约70%)显著低于低表达组(95%)(P=0.026,log-rank检验)。
结论
在儿童AML患者中,CD45RO-CCR7+初始CD8+T细胞表现出激活和记忆形成受损,是2年总生存率的风险因素。
专家点评

李泊涵
我代表我们课题组进行的一项研究是关于在AML患者中特殊的CD8+Tnaïve细胞研究。首先我们发现与健康人相比,AML患者中特殊的CD8+Tnaïve细胞显著减少。其次,我们在单纯的AML患者中发现CD8+Tnaïve细胞减少的更多和减少的更少的两类群体,其中减少的更多的群体预后更差,能为AML患者的预后提供预测价值,也为AML的肿瘤免疫治疗提供一个新的思路。我们之后还有两个造血干细胞移植相关的壁报展示,其中一个壁报是在中国抗癌协会小儿肿瘤专委会急性淋巴细胞白血病(CCCG-ALL-2015)多中心协作组中,进行造血干细胞移植的患者行化疗方案与化疗方案之后又使用CAR-T治疗方案两组队列的对比,对其预后差异的分析。对于使用CAR-T治疗方案的队列,我们又探索了影响其预后的危险因素,为CCCG协作组进行移植的患儿提供影响预后的危险因素的参考。另外一个壁报是关于移植后GVHD的危险因素的研究,我们发现树突状细胞的一类特殊亚群——CD1c+DC中DC3,可以有效预测移植后的GVHD的发生,尤其是在移植后30天后有很好的预测预后的价值。
宏基因组下一代测序在儿童患者中因CAR-T治疗导致的HIV核酸检测假阳性:病例报道
讲者:周密
背景
慢病毒载体常用于工程化CAR-T细胞,但有时可能会导致CAR-T回输后人类免疫缺陷病毒(HIV)出现假阳性的检测结果。然而,识别这种假阳性结果可能会令人困惑。
方法
我们报告了首例在CAR-T治疗后由宏基因组下一代测序(mNGS)检测到的假阳性HIV-1病例。我们分析了一例被诊断为B细胞急性淋巴细胞白血病的五岁男孩的病例。该儿童患者在CAR-T回输后第3天出现细胞因子释放综合征(CRS)和与CAR-T细胞相关的脑病综合征(ICANS)。由于CRS和脓毒症的区分难度较大,因此对血液和脑脊液样本进行了mNGS检测。脑脊液和血液的mNGS均检出HIV-1 DNA序列。
结果
检测到的DNA序列仅覆盖了HIV基因组的部分位点(如图1所示)。同时,通过血液宏转录组测序(RNA-seq)未检测到HIV序列。通过高敏感度的HIV-1 RNA检测试验阴性,以及病史中多次重复的基于HIV抗体的免疫测定法证实其为假阳性的结果。该患者未启动抗HIV治疗。我们还利用mNGS提取了HIV检出的部分基因组序列以进行后续分析。
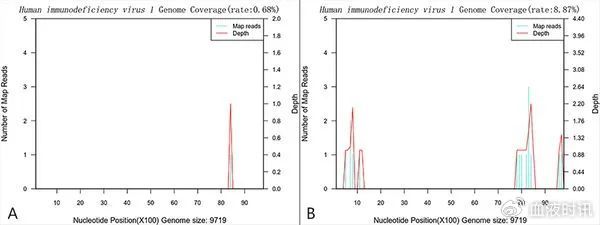 图3. 检测到的DNA序列仅覆盖了HIV基因组的短片段
图3. 检测到的DNA序列仅覆盖了HIV基因组的短片段
结论
多项研究报告了CAR-T治疗后检出假阳性HIV的情况。这些研究使用了核酸扩增技术(NAAT)进行检测,但由于商业机密,关于CAR-T产品中使用的具体载体类型的信息有限。与NAAT相比,mNGS提供了可视化方式来表示病原体基因组的覆盖情况,为临床评估提供了更直观、更易于解释的方法。特别是在基因组的大部分未被覆盖的情况下,mNGS可以帮助区分非特异性序列检测和假阳性。如有需要,可以使用生物信息学进一步分析和使用BLAST比较识别的核苷酸序列。mNGS提供全面基因组视图的能力是其相对于NAAT的独特优势,这可以在未来的临床实践中进一步探索。
专家点评
9
 周密
周密
本次会议我和血液科的团队一起报道了一例经过CAR-T治疗之后出现假阳性HIV感染的患者。CAR-T使用慢病毒作为载体,有些患者在CAR-T回输之后会检测到HIV的序列,目前其他国家已经报道过个别病例,都是采用了PCR的检测方法。这例患者CAR-T回输后出现CRS,可能会存在和脓毒症的鉴别诊断的问题,所以我们在临床上使用mNGS作为一种检测感染或排除感染的诊断方法。我们发现有一例患者在mNGS检测的过程中存在HIV序列,同时我们也采用了PCR和其他一些方法,包括患者病史的分析,以证明这种HIV检测的结果是假阳性。我们在临床上可能也会遇到类似的情况出现,也请大家重视。
 卢俊教授
卢俊教授
周密老师的病例报道对包括ICU、感染科等相关科室的临床医生是很好的一个借鉴。CAR-T治疗后的CRS反应达到了90%以上,引起的发热与严重的炎症因子的感染是不易区别的,可以通过培养或mNGS来检测发现一些病原体。周老师在这个病例中发现了HIV的病毒序列,这通常会引起我们临床医生的疑惑:患者怎么会在CAR-T回输后2~4个月后CRS感染?其实并不是感染,实际上是在CAR-T回输过程中伴随HIV的序列,所以今后遇到这种情况可以得到正确的解释,对我们临床医生有很好的指导作用。
A020 低剂量去甲基化药物对预防高危AML儿童患者移植后复发的影响
讲者:王庆伟
背景
异基因造血干细胞移植(HSCT)是治疗高危(HR)急性髓性白血病(AML)的唯一治愈选择。然而,20%至50%的患者有复发的可能性,这是HSCT后死亡的主要原因。对于HR AML,HSCT后的维持治疗可能提高无复发生存率(RFS)。HSCT后使用低剂量去甲基化药物(HMAs)在成人AML中显示出积极的治疗效果,但对儿童的数据有限。
方法
我们在苏州大学附属儿童医院进行了一项回顾性研究。在2019年8月至2023年4月期间,173例AML儿童患者(基于CALSⅢ-AML 18,注册号ChiCTR1800015883)因HR(n=103)、难治或复发(RR,n=40)、HR+RR(n=30)接受了HSCT(排除第二次移植)。其中有100例男童患者和73例女童患者,中位年龄为6岁9个月(范围:3个月-16岁)。所有患者在接受HSCT后使用HMAs前均处于完全缓解状态。173例AML儿童患者中有53例接受了HMAs维持治疗(地西他滨每日皮下给药10-15 mg/m2,每28天连续3-5天,至少4个周期;阿扎胞苷每日皮下给药32 mg/m2,每28天连续3-5天,至少4个周期)。干预的中位数是HSCT后的第123天。对照组(n=120)没有接受HMAs干预。截至2023年10月,所有患者均未失访。
结果
截至随访日期,中位周期数为4。共有31例儿童患者完成了至少4个周期,17例患者退出维持治疗(肝功能异常[n=4],肾功能异常[n=1],肺部感染[n=1],MOG抗原相关性视神经炎[n=1],移植物抗宿主病[GVHD][n=2],复发[n=5]),无特定原因[n=3],维持治疗期间未发生严重不良事件)。HMAs组与对照组的整体生存率(OS)分别为94.3% vs. 77.5%,RFS率分别为90.6% vs. 66.7%。HMAs作为维持治疗可以提高OS和RFS([95%CI:38.84-43.78; P=0.006]和[95%CI:31.45-37.23; P=0.001])。对于不同HR融合基因的患者,HMAs有利于携带CBF-AML与KIT(P=0.044)、KMT2A重排(P=0.037),但不能改善携带FUS::ERG(P=0.655)和CBFA2T3::GLIS2(P=0.181)的患者。在GVHD方面,HMAs组与对照组无论是在急性移植物抗宿主病(aGVHD)中的(ⅠaGVHD P=0.405、Ⅱ-ⅢaGVHD P=0.476,ⅣaGVHD P=1),或是在慢性移植物抗宿主病(cGVHD)中的(局限性cGVHD P=0.578,广泛性cGVHD P=1),均无显著差异。
结论
HMAs可以预防HR AML儿童患者的HSCT后的复发,对儿童患者安全且耐受性良好,并发挥移植物抗白血病效应,同时不增加GVHD的风险。然而,不同的HR融合基因有不同的临床效果,这有助于我们识别更适合HMAs维持治疗的患者。
专家点评
 胡绍燕教授
胡绍燕教授
我认为周老师的研究最大的贡献之一是,对于接受CAR-T细胞治疗的患者,如果再患有艾滋病,无论是医源性的还是其他来源的艾滋病,对家庭、医生等都是很沉重的负担。这项病例研究用非常详细的多种方法来证明,假阳性HIV其实就是慢病毒的序列,作为载体出现在T细胞里。
除此之外,我们还有一个壁报是造血干细胞移植后预防急性白血病复发的一项研究。50多例白血病患者在移植后使用去甲基化药物干预,对白血病的复发起到非常明显的预防效果。我们还发现,如果患者是分子水平复发,使用去甲基化药物干预治疗比血象(血常规检查)完全复发要好很多。所以我们医院对于造血干细胞移植后的白血病患者,要求一个月进行一次骨髓穿刺,目的就是希望在分子阶段早期发现并及时干预,否则会影响患者以后的预后生存。我们的研究结果用数据告诉大家,对于分子水平复发要早发现早干预,才能有更好的治疗效果。
专家简介

胡绍燕 教授
主任医师、二级教授、博士生导师苏州大学附属儿童医院血液科主任
江苏省“333”第二层次领军人才
江苏省特殊贡献中青年专家
江苏省“六大人才高峰”重点人才
江苏省“科教兴卫”“创新团队”领军人才
江苏省“百名医德之星”
苏州市姑苏卫生领军人才
被中国医师协会儿科分会授予“最美的儿科医生”
国家卫健委儿童血液病专家委员会委员
国家卫生健康委员会儿童白血病专家委员会临床诊疗工作组副组长
中华医学会儿科分会血液组副组长
江苏省医学会儿科分会血液组前组长
主持国家自然科学基金和江苏省重点专项课题多项
获得省部级科技进步奖及新技术引进奖多项,发表SCI论文多篇

卢俊 教授
苏州大学附属儿童医院,医学博士,博士生导师
中华医学会儿科学分会肿瘤学组委员
中国抗癌协会小儿肿瘤专业委员会委员
江苏省小儿肿瘤专业委员会委员兼秘书
江苏省医学会输血委员会临床输血组成员
江苏省研究型医院干细胞移植和免疫治疗组常委
从事儿童急性白血病及干细胞移植、各种实体肿瘤的诊治

高莉
苏州大学附属儿童医院,主治医师、硕士研究生
美国St.Jude儿童研究医院、北京大学人民医院进修学习
主持国家自然基金青年项目1项及苏州市级项目基金1项
以第一作者或共同第一作者发表SCI论文及核心期刊论文数篇
获奖情况:第五届(2023年)妇幼健康科学技术奖成果奖三等奖;江苏医学科技奖一等奖;江苏省医学引进新技术二等奖;苏州市医学学科技奖三等奖
主要研究领域:儿童白血病的精准诊治及儿童血液病造血干细胞移植

李泊涵
苏州大学附属儿童医院,医学硕士,住院医师
从事儿童造血干细胞移植的临床工作和基础研究
主持苏州市科技计划项目1项
在Blood、BBMT等血液学SCI期刊以第一作者、共同第一作者发表SCI论文7篇,中文核心期刊2篇
获2021年度江苏省医学新技术引进奖一等奖(排名第二),2023年度苏州市“姑苏医星” 卫生青年人才托举工程培养人员,2023年国家自然基金青年项目获得者

周密
苏州大学附属儿童医院 药剂科副主任药师
抗感染专业临床药师、血液内科专业临床药师带教药师
中国研究型医院学会药物评价专业委员会青年委员
中国初级保健基金会病原检测专委会委员
江苏省免疫学会感染免疫专委会委员
江苏省药学会感染药学专委会委员
2019年和2022年参加St. Jude Children’s Research Hospital全球感染训练营
主要研究方向:血液肿瘤和免疫缺陷宿主感染,深部真菌感染,儿童感染性疾病等