过去十五年间,造血干细胞移植领域经历了一场深刻的变革,其核心动力来源于单倍体移植技术的突破性进展。以北京大学人民医院黄晓军院士团队首创的“北京方案”为代表,单倍体移植不仅成功攻克了供者来源匮乏这一长期困扰临床的瓶颈问题,更在恶性血液病的治疗中取得了卓越疗效,从而在全球范围内得到广泛应用与推广。这一成果推动相关应用从恶性疾病领域拓展至重型再生障碍性贫血、地中海贫血等罕见病领域。第52届欧洲血液与骨髓移植学会(EBMT)年会期间,在“第七届EBMT全球委员会科学会议:如何应对全球未尽之需”专场上,黄晓军院士以“单倍体造血干细胞移植治疗罕见病”为题,系统梳理了其团队及国内外在单倍体移植治疗多种罕见病方面的最新数据与临床经验,并重点阐述了以北京方案为核心的策略在不同疾病中的优化应用、疗效评估及其相较于其他移植方案的独特优势,为该领域的临床实践与未来发展提供了宝贵参考与前沿洞见。
01
重型再生障碍性贫血
在单倍体移植向罕见病领域的探索中,重型再生障碍性贫血(SAA)成为取得重大突破的疾病之一。传统上,SAA的治疗多局限于免疫抑制治疗或限于年轻患者的同胞全相合移植。黄晓军教授团队创新性地调整了预处理方案,在环磷酰胺和ATG基础上增加白消安促进植入。这一调整最初曾引发对额外骨髓毒性的担忧,但临床实践证实,优化后的方案实现了接近100%的稳定植入率,为后续治疗成功奠定了坚实基础。
随后开展的多中心、大样本临床研究进一步夯实了其疗效。研究显示,接受该单倍体移植方案的SAA患者,其总生存率(OS)和无失败生存率(FFS)均接近90%,与接受同胞全相合移植的患者疗效相当。尤为重要的是,长达9年的随访证实,单倍体移植患者的生活质量与同胞全相合移植患者无差异,实现了长期高质量的生存。基于这些强有力的中国数据,单倍体移植已被中国指南推荐作为50岁以下SAA患者的一线治疗选择,与同胞全相合移植并列。这一变化突破了以往指南通常将HLA全相合移植年龄限制在40岁以下的框架。此外,研究还发现,在此类患者中,年轻供者可能比HLA全相合更具优势,即一个年轻的单倍体供者可能优于一个年长的全相合同胞供者。
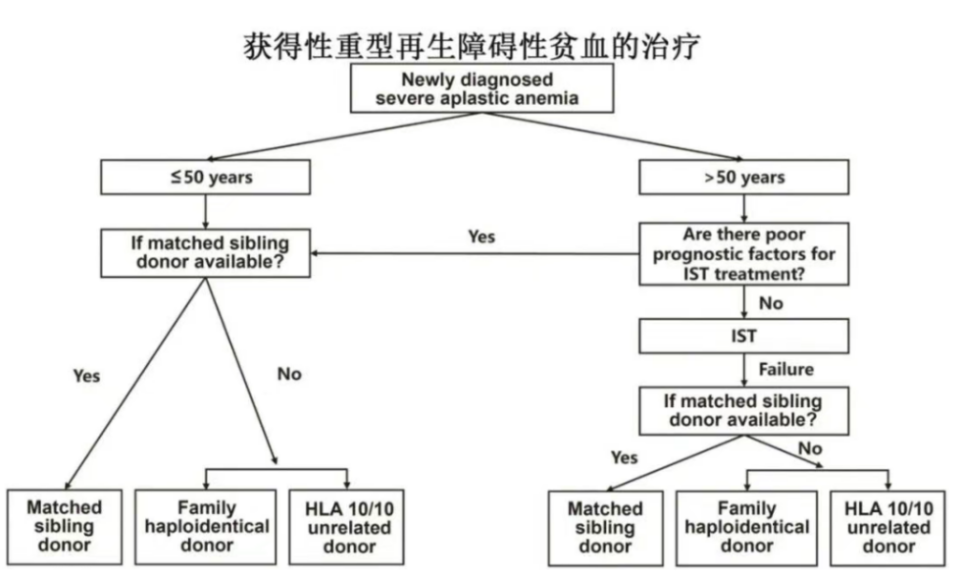
相比之下,近年来流行的移植后环磷酰胺(PTCy)方案目前则存在一定的局限性。在现有文献中,PTCy方案治疗SAA的数据有限,且存在植入难题,仅有约67%的患者能成功植入。即使联合低剂量抗胸腺细胞球蛋白(ATG),植入率提升至94%,但一年OS仅为81%,远低于北京方案显示的9年OS约90%的卓越水平。2025年EBMT发布的数据亦指出,供者类型对PTCy方案的结局存在影响。上述成果进一步巩固了北京方案在SAA单倍体移植中的优越地位。
02
地中海贫血及其他罕见病
将单倍体移植的成功经验复制到其他罕见病,是黄晓军教授团队及中国血液学界的另一重要探索方向。地中海贫血在中国具有较高的发病率,为患者家庭与社会带来沉重负担。借鉴在白血病和SAA中积累的丰富经验,黄晓军教授团队为地贫患者量身定制了专属的预处理方案,包含白消安、ATG、氟达拉滨、羟基脲和环磷酰胺。基于超过800例患者的大样本数据显示,无论是单倍体、同胞全相合还是非血缘全相合供者,均能达到近乎100%的植入率,排斥率低至0.5%,2年OS高达95%。虽然单倍体移植后移植物抗宿主病(GVHD)的发生率相较于同胞全相合移植略高,但重度急性GVHD的发生率两者相当,均维持在10%左右的低水平。这一结果表明,通过精心设计的预处理方案,单倍体移植同样能够为地中海贫血患者带来安全、有效的治疗,而PTCy方案在地中海贫血治疗中的应用尚需更多数据支持。
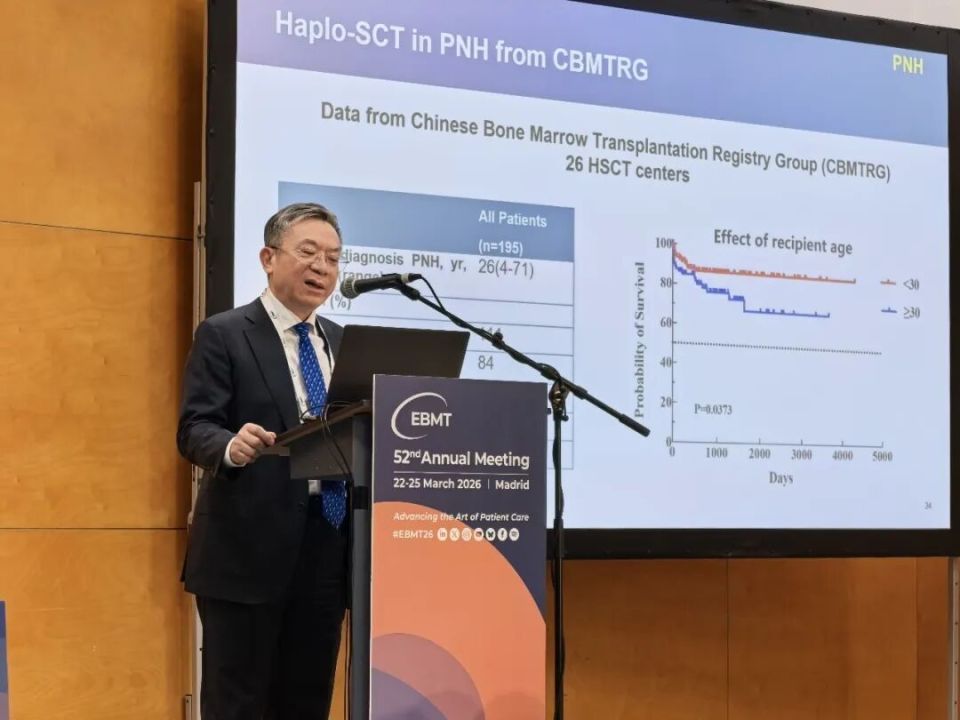
除SAA和地中海贫血外,单倍体移植在其他罕见血液病中的探索也取得了初步进展。例如,在阵发性睡眠性血红蛋白尿症(PNH)的治疗中,基于中国血液和骨髓移植登记组(CBMTR)的数据分析显示,年轻PNH患者接受单倍体移植后的生存率超过90%,年长患者亦可达70%。在GVHD预防方面,单独使用ATG与ATG联合PTCy相比,未显示出显著差异。近期,多项多中心研究也证实了北京方案在PNH治疗中的有效性,尽管整体GVHD发生率略高,但重度GVHD发生率可控。范可尼贫血相关研究显示,采用单倍体移植的患者成功植入率可达96%,5年OS为80%,但同样面临GVHD发生率略高的问题。此外,去除T细胞联合PTCy的方案在PNH治疗中也显示出一定的潜力。目前,研究者们正在积极探索将基于去除T细胞的单倍体移植策略应用于更广泛的遗传性疾病,以期实现更安全、更精准的个体化治疗。
总 结
单倍体造血干细胞移植,特别是以北京方案为代表的策略,已成功地从恶性血液病治疗领域拓展至罕见病领域,并展现出广阔的应用前景。通过针对不同罕见病特征的预处理方案优化,该技术不仅在重型再生障碍性贫血中取得了媲美同胞全相合移植的长期生存与高质量生活,亦在地中海贫血、阵发性睡眠性血红蛋白尿症、范可尼贫血等多种难治性罕见病中取得了令人鼓舞的成果。这一系列实践不仅将原本因供者匮乏而难以获得移植机会的罕见病患者纳入了有效干预的视野,更通过大规模、长周期的循证医学证据,重塑了部分罕见病的治疗指南与临床路径,从年龄界限到供者选择,均提供了更为灵活、科学的决策依据。展望未来,随着对移植免疫机制的深入理解与预处理方案的持续精细化,单倍体移植有望为更多罕见病患者带来根治性治疗的可能。它不再仅仅是恶性疾病的利器,更将成为推动罕见病诊疗范式变革、实现“治愈”目标的核心力量,其深远意义不仅在于技术层面的成功,更在于对“所有患者都有权获得治疗机会”这一医学人文理念的深刻践行。



专家简介

黄晓军 教授
国家血液系统疾病临床医学研究中心、北京大学血液病研究所
中国工程院院士,主任医师,博士生导师
国家血液系统疾病临床医学研究中心主任
北京大学血液病研究所所长
北京大学人民医院血液科主任
北京大学人民医院医工交叉转化研究院院长
荣获何梁何利科学技术与进步奖、光华工程科技奖、树兰医学奖、国际血液与骨髓移植研究中心与美国移植及细胞治疗学会共同颁发的杰出服务奖、国际临床血液学会颁发的国际合作贡献奖等。