随着CAR-T疗法在B细胞淋巴瘤中的疗效逐渐得到公认,已有一些研究将其聚焦于复发/难治B细胞淋巴瘤患者。众所周知,肿瘤患者的营养状态与肿瘤的治疗预后息息相关。在多种恶性肿瘤的治疗过程中,治疗前的营养控制状态评分(CONUT)明显影响患者生存,是独立的预后危险因素。然而,有关其在CAR-T治疗复发/难治B细胞淋巴瘤患者中应用价值的研究很少。在6月12-15日即将召开的欧洲血液学会年会(EHA 2025)上,北京高博医院克晓燕/胡凯教授团队张娜护士长将作题为“Controlling Nutritional Status(CONUT)score as a Prognostic Factor for Survival in CAR-T Therapy for Relapsed/Refractory B-cell Lymphoma”的壁报展示,旨在探讨CONUT在CAR-T治疗复发/难治B细胞淋巴瘤患者中的生存预测价值及临床意义。

研究亮点
胡凯教授谈到,随着CAR-T细胞治疗复发/难治B细胞淋巴瘤在真实世界中的应用不断增多,患者治疗前的营养状态与治疗的预后关系得到大家越来越多的关注。我们护理团队致力于针对营养状态评估的方法进行CAR-T治疗预后的评估,取得一定成果。
我们回顾性分析了2018年12月至2024年1月我科行CAR-T治疗的440例复发/难治B细胞淋巴瘤患者,其中男性235例,女性205例,中位年龄51岁(范围:13-86岁)。诊断:弥漫大B细胞淋巴瘤(DLBCL,n=267)、原发性中枢神经系统淋巴瘤(PCNSL,n=11)、原发纵隔大B细胞淋巴瘤(PMBL,n=19)、高级别B细胞淋巴瘤(HGBL,n=28)、转化滤泡性淋巴瘤(tFL,n=26)、其他(n=89)。预处理前进行CONUT评分,并根据OS的cox回归模型计算出最优截断值为CONUT 3分,≤3分为低CONUT组,>3分为高CONUT组。其中,低CONUT组 249/440例(56.6%),高CONUT组191/440例(43.4%)。
中位随访时间31.00个月(0.13-72.00个月),整体中位无进展生存期(PFS)为10.55个月,中位总生存期(OS)未达到,5年PFS率和OS率分别为39.7%和51.3%。CAR-T治疗后,低CONUT组的最佳缓解率明显高于高CONUT组(67.5% vs. 57.4%),(P=0.0360)。低CONUT组5年PFS率为47.54%(95%CI: 40.46-54.27),明显高于高CONUT组29.33%(95%CI: 22.26-36.74)(P<0.0001);低CONUT组5年OS率为58.98%(95%CI: 51.44,65.75),也明显高于高CONUT组41.30%(95%CI: 33.58,48.83)(P<0.0001)。采用Log-rank检验两组的PFS和OS的生存曲线,结果显示低CONUT组的中位PFS(P<0.001)和中位OS(P<0.001)均优于高CONUT组,差异具有统计学意义(下图)。
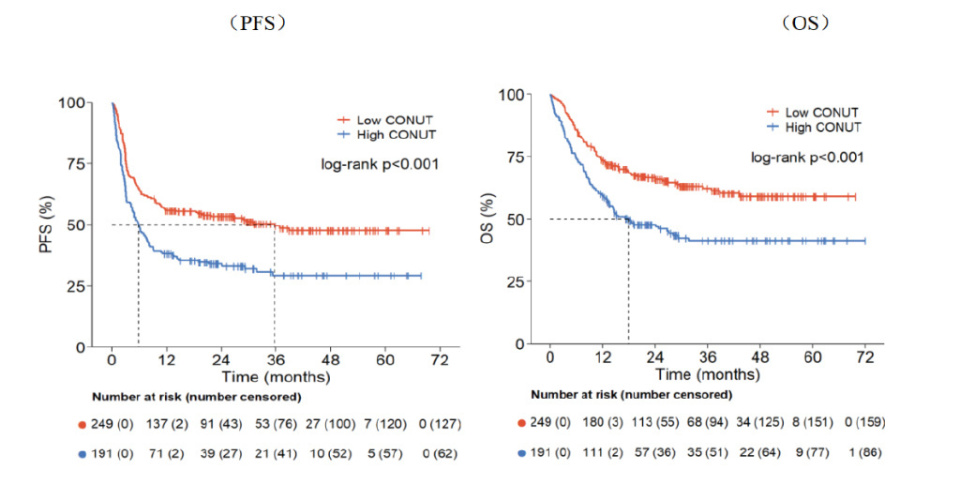
多因素分析结果显示CONUT分值是影响PFS[HR 1.484(95%CI:1.146-1.922,P=0.0028)]和OS[HR 1.488(95%CI:1.110-1.994,P=0.0079)]的独立危险因素。
从不良反应方面来看:细胞因子释放综合征(CRS)≥3级为7.9%,免疫效应细胞相关神经毒性综合征(ICANS)≥3级为1.6%。血小板毒性≥3级为65.2%;血红蛋白毒性≥3级为59.5%。采用Logistic回归模型分析显示,相对于低CONUT组,高CONUT组中≥3级CRS风险更高[OR 3.599(95%CI:1.684-7.693,P=0.0006)],≥3级血红蛋白毒性风险更高[OR 2.413(95%CI:1.618-3.599,P<0.0001)],≥3级血小板毒性风险更高[OR 1.538(95%CI:1.029-2.301,P=0.0433)]。
总结及展望
克晓燕教授谈到,团队的初步研究显示CAR-T治疗前的营养状态与复发/难治B细胞淋巴瘤患者的生存与预后相关。CONUT评分操作简单方便,CAR-T治疗预处理前进行CONUT评分可有效预测CAR-T治疗后患者的生存。并与治疗期间的不良反应有一定相关性。
在CAR-T治疗复发/难治淋巴瘤的方向上我们已经探索了5年多,积累了不少经验,我们也期待能在不断探索中寻找到更适合的有效治疗方式,挽救更多的患者,让大家恢复健康,拥抱新的生活。
专家简介

胡凯 教授
北京高博医院
主任医师,医学博士,北京高博医院淋巴瘤骨髓瘤科主任
1997-2002华西医科大学临床医学专业学士学位;2002-2005四川大学华西医学中心内科学专业硕士学位;2005-2008北京大学第三医院内科住院医师;2009-2012北京大学医学部临床内科血液病专业博士学位;2015-2019北京大学第三医院血液科副主任医师;2019至2024年2月任北京高博博仁医院成人淋巴瘤科担任行政主任。2024年3月至今为北京高博医院淋巴瘤骨髓瘤科行政主任。
从事血液科工作近20年,专业方向为血液恶性肿瘤如白血病、淋巴瘤及多发性骨髓瘤标准化诊断、治疗以及免疫治疗(CART细胞治疗,CIK/NK细胞免疫治疗);擅长以内科化疗为主的综合规范化治疗、分子靶向治疗、自体/异体造血干细胞移植及生物治疗,以及自体/异体造血干细胞移植治疗血液系统恶性肿瘤及移植后合并症的诊治。其中,CART治疗中枢神经系统淋巴瘤、骨髓瘤及CD19 CART失败后治疗的探索性研究,以及异体CART结合异体造血干细胞移植治疗淋巴瘤及骨髓瘤为国内首创模式。CART治疗近1000例次;作为主要研究者临床试验近40项,共参研100余项;第一作者及通信作者发表中英文论文40余篇:参编参译著作5本;多次在国内外学术会议(美国血液学年会,欧洲血液学年会)汇报团队研究成果。
学术任职:
北京健康促进会血液肿瘤精准诊疗专委会主任委员
北京癌症防治学会淋巴瘤免疫治疗专业委员会常务委员
中国老年学学会老年肿瘤专业委员会委员
中国健康管理协会健康科普专业委员会委员
北京中西医结合学会肿瘤专业委员会委员
中国医药教育协会造血干细胞移植及细胞治疗专业委员会委员
中国抗癌协会血液肿瘤专业委员会T细胞淋巴瘤工作组委员
北京围手术期医学研究会血液专业委员会委员
北京学会市级"枢纽型"社会组织专家委员会成员
北京市医学会血液委员会青年委员
中国医药教育协会造血干细胞移植及细胞治疗专业委员会委员
北京肿瘤协会临床研究专业委员会委员

克晓燕 教授
北京高博医院
主任医师,医学博士,北京大学第三医院血液科主任医师,高博医学(血液病)北京研究中心成人淋巴瘤学科带头人,博导、二级教授,高博医学(血液病)北京研究中心北京高博医院淋巴瘤骨髓瘤科首席顾问
学术任职:
中国女医师协会血液学会前任主任委员
中国女医师协会靶向专业委员会主任委员
中国女医师协会肿瘤学专家委员会常务副主委员
中国女医师协会血液学会前任主任委员
中国女医师协会靶向专业委员会主任委员
中国女医师协会肿瘤学专家委员会常务副主委员
中国老年协会血液肿瘤委员会副主委员
中国医药教育协会血液学专业委员会副主任委员
中国抗癌协会淋巴瘤专委会常委
《白血病淋巴瘤杂志》副主编,多家杂志编委
卫生部、北京市医疗技术鉴定咨询专家
中央保健会诊专家

张娜
北京高博医院
本科学历 副主任护师
北京高博医院淋巴瘤骨髓瘤科 护士长
北京健康促进会血液肿瘤精准诊疗委员
北京整合医学学会血液病护理分会 常务委员
北京护理学会肿瘤专业青年委员
伤口治疗师
具有近20年护理工作经验,擅长各类血液病人的临床护理工作,尤其擅长淋巴瘤、骨髓瘤患者CAR-T细胞治疗全程护理管理及移植患者的护理管理。发表论文2篇;实用新型专利2项;