2025年4月11日至12日,中国医疗保健国际交流促进会血液学分会2025年学术年会暨“华佗工程”MDT研讨会在山东省青岛市召开。会上,大会主席、中国医疗保健国际交流促进会血液学分会主任委员、北京大学人民医院黄晓军院士带来了题为《造血干细胞移植50年》的演讲报告,从历史沿革、中国实践、免疫治疗创新及未来展望四个维度,系统梳理了造血干细胞移植领域的里程碑式进展,重点回顾了“北京方案”等中国原创成果的全球贡献,并展望了精准细胞治疗的发展新趋势,不仅展现了我国在该领域的深厚积累与创新活力,更为全球血液学同道提供了极具价值的“中国经验”。

1
溯源篇:破茧之路,全球移植技术的里程碑式突破
1939年,人类历史上首例骨髓移植应用于重金属引发的再生障碍性贫血患者。临床医生凭借着有限的认知和勇于探索的精神,为患者静脉输注了ABO血型相合兄弟的骨髓。虽以失败告终,却开启了移植医学的探索之路。
1957年,美国科学家Edward Donnall Thomas博士首次探索现代造血干细胞移植模式。在最初的尝试中,6例接受移植的患者仅有1例存活超过100天,其余均在短期内死亡[1]。直到1977年,100例化疗失败的急性白血病患者首次经HLA相合同胞的异基因造血干细胞移植(allo-HSCT)后,13例患者奇迹般获得长期生存。两年后,Thomas博士首次将同胞相合移植用于缓解期的急性白血病患者,两年以上生存率由不足15%提升至50%,相关研究分别发表于Blood、NEJM。1980年,随着对HLA理解的深入、抗原鉴定技术的改善以及对造血干细胞移植需求的增加,Thomas博士进行了HLA配型相同的非血缘供者骨髓移植,证明了非亲属间骨髓移植的可行性,缓解了供者来源不足的问题[2]。这三次探索极具开创性,也因此奠定了其“造血干细胞移植之父”的地位。
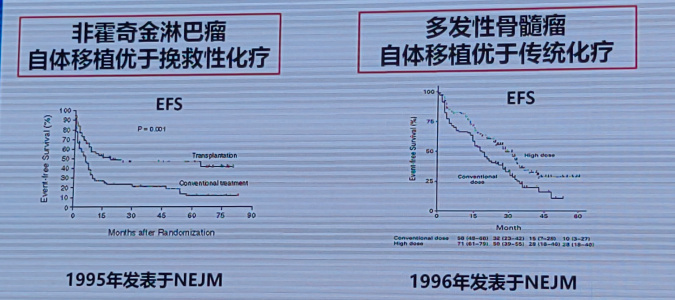
与此同时,自体造血干细胞移植(ASCT)也在1977年取得了重大突破,首次成功用于治疗复发性急性髓系白血病(AML)[3],并逐步扩展至非霍奇金淋巴瘤和多发性骨髓瘤。
随后,三种单倍型相合移植(haplo-HSCT)治疗急性白血病方案相继建立:体外去除T细胞(TCD)和大剂量CD34+造血干细胞的“意大利方案”;1998年,意大利Aversa教授和以色列Reisner教授在NEJM上报道的43例患者中,AML的预计1.5年无病生存期(DFS)为36%±11%,急性淋巴细胞白血病(ALL)预计2.5年的DFS为17%±7%。在该移植模式下,移植物抗宿主方向上供者NK细胞同种反应性的存在有助于降低AML患者的复发率、改善生存。基于G-CSF(粒细胞集落刺激因子)联合ATG(抗胸腺细胞球蛋白)诱导免疫耐受的非体外去除T细胞的单倍型相合骨髓+外周血移植体系“北京方案”;2000年,我国北京大学人民医院黄晓军院士团队首先在国际上成功应用双份脐带血同时移植治疗超大体质量患者。同年,团队开始创建非体外去除T细胞的单倍型相合骨髓和外周血混合移植体系。黄晓军院士团队牵头的一项基于中国造血干细胞移植登记组(CBMTRG)数据的多中心回顾性试验,比较了G-CSF/ATG方案、环磷酰胺(PTCy)方案以及PTCy联合低剂量ATG方案在血液系统恶性肿瘤患者中的临床疗效,证实了G-CSF/ATG方案造血重建更快、生存期更长,更具临床优势。2013年,我国单倍体移植数量超过同胞全相合移植(MSD-HSCT),而北京方案占所有haplo-HSCT的90%以上。目前,北京方案已广泛在亚洲和欧洲多个移植中心使用。基于移植后环磷酰胺(PTCy)诱导免疫耐受的“美国(巴尔的摩)方案”;2008年,美国约翰霍普金斯大学率先使用移植物抗宿主病(GVHD)预防疗法的PTCy使haplo-HSCT发生了具有可接受的移植率、GVHD发生率、复发率和生存率的革命性变化。目前,非体外去除T细胞的“北京方案”和“美国方案”已经成为国际主流单倍型相合移植方案。
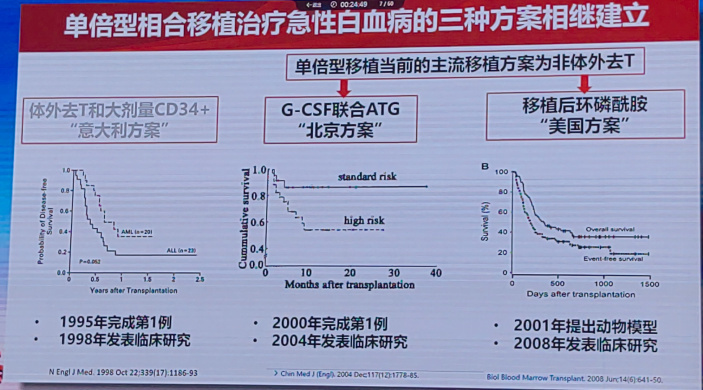
其中,“北京方案”在中性粒细胞和血小板植入、非复发死亡率(NRM)、总生存期(OS)以及无白血病生存期(LFS)等多个关键指标上均表现出显著优势,解决了GVHD、感染、复发等难题,成为我国急性白血病患者haplo-HSCT的优选方案。
2
革新篇:拓土开疆,东方智慧突围,中国方案改写全球造血治疗格局
1964年,“中国骨髓移植奠基人”陆道培院士在北京大学人民医院成功完成亚洲第1例、世界第4例异体同基因骨髓造血干细胞移植。这一里程碑式的成果,使再生障碍性贫血患者重获新生,也标志着我国造血干细胞移植事业的诞生。1981年,陆道培院士又成功进行了我国首例同胞相合allo-HSCT,于1984见刊[4],为我国造血干细胞移植技术的发展积累了宝贵经验。
1986年,严文伟教授带领团队成功实施了国内第1例自体骨髓造血干细胞移植,于1998年见刊[5],开辟了我国自体骨髓造血干细胞移植治疗恶性血液病的新领域,填补了国内空白。
进入21世纪,我国HSCT的发展已进入“快车道”。2000年,我国通过细胞因子诱导免疫耐受,完成第1例同胞半相合造血干细胞移植;2002年,第1例父母半相合造血干细胞移植取得成功。“北京方案”的诞生更是我国HSCT领域的重大突破。2011年在首发专项的支持下首次证明了半相合移植治疗成人标危急性淋巴细胞白血病疗效优于化疗。“北京方案”单倍体移植体系的建立,迎来了人人都有供者的新时代。目前,“北京方案”已成为世界上应用数量最多的单倍体移植体系。
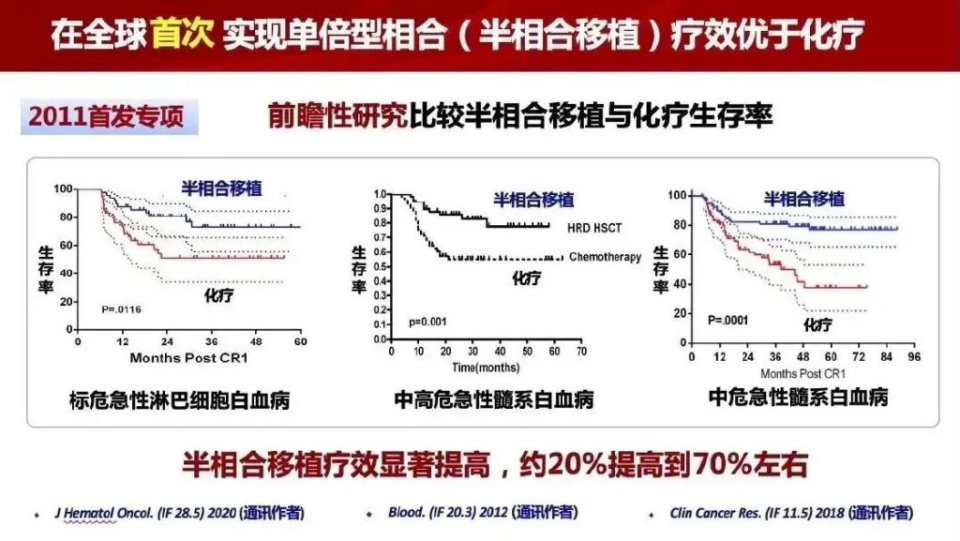
2016年世界骨髓移植协会主席将黄晓军院士团队创建的全球首个非体外去除T细胞半相合造血干细胞移植体系称为“北京方案”,该方案解决了供者来源匮乏的世界性难题,使半相合移植成为白血病一线治疗方案,成为全球半相合移植新标准,引领全球进入“人人都有造血干细胞移植供者”的历史新时代。

北京大学团队建立的“北京方案”不仅成功跨越了HLA不合免疫屏障,解决了移植排斥等问题,使Haplo-SCT成为该中心的移植常规,同时将适应证扩展至SAA、遗传性球形红细胞增多症、遗传代谢病等良性血液病的治疗。
自“北京方案”推出以来,半相合造血干细胞移植技术在中国得到了快速推广和应用,我国94%的半相合移植均采用该方案。得益于这一技术的普及,全国移植中心数量从2008年的27个迅速增长至2022年的194个。在此背景下,北京大学人民医院作为“北京方案”的发源地,其半相合移植例数逐年稳步增长。截至2022年,该院累计完成造血干细胞移植超过1300例,其中半相合移植超过900例。凭借这一卓越成就,北京大学人民医院已成为全球规模最大的单倍型相合骨髓移植中心,并在疗效和技术创新方面持续保持全球领先地位。
“北京方案”作为中国原创技术改变世界格局的典范,在国际上也获得了高度认可,被写入多部权威国际教材专著。《Blood》杂志评述称“北京方案占据全球单倍型相合移”半壁江山;以诺贝尔获得者命名的《托马斯移植学第5版》称北京方案是:“韩国和意大利的单倍型移植体系来源于北京方案,调整运用了北京黄等建立的单倍型相合移植方案取得了很好疗效。”世界骨髓移植协会主席Szer Jeff和前任主席Kodera Yoshihisa称,北京方案是缺乏相合供者的可靠替代方案。
从国内到国际,“北京方案”不仅推动了全球造血干细胞移植技术的发展,还为全球血液病患者带来了新的希望,彰显了中国在医学领域的创新能力和国际影响力。而对全球造血干细胞移植事业做出了重要贡献的黄晓军院士团队,将始终以协作创新发展为文化,“以病人为核心”为核心理念,以“临床问题从科研中找答案”的思路,在完善半相合移植体系的过程中不断取得新的突破,用中国智慧和中国原创为全球血液病绝症患者开启新的生命大门。
3
融合篇:联合攻坚,免疫治疗与移植技术的协同革命
新型细胞免疫治疗,尤其是CD7嵌合抗原受体T细胞(CAR-T)疗法和allo-HSCT“无缝对接”可实现多重获益。如果说“北京方案”是从临床走向转化的范例,那么CAR-T细胞免疫治疗就是从基础研究走向临床应用的范例。
CAR-T细胞疗法的先驱Carl H. June、Steven A.Rosenberg、Michel Sadelain教授2011年首次使用CAR-T细胞免疫疗法成功治疗了一位严重急性B淋巴细胞白血病(B-ALL)儿童,率先开展CAR-T细胞免疫治疗的临床应用。
2014年,我国韩卫东教授的团队在国际知名《Clinical Cancer Research》杂志上报道了利用EGFR CAR-T技术治疗胆道系统肿瘤的初步结果[6],这是中国针对实体瘤的CAR-T细胞免疫疗法领域的首次探索。
近年来,我国在CAR-T细胞免疫治疗领域取得了令人瞩目的进展,从靶点应用到细胞构建,再到临床应用的创新,均取得了显著成果,多款CAR-T产品已获批上市,为血液肿瘤患者带来了新的希望。我国学者从未停止探索的脚步,持续在这一领域深耕细作,不断推动技术进步和临床应用的拓展。
近5年我国在CAR-T治疗淋巴细胞恶性肿瘤的临床研究活跃:
合成重组T细胞受体-抗原受体(STAR)治疗复发难治B-ALL:2012年,首次进行的人体临床研究表明,对于B-ALL的治疗,STAR-OX40-T细胞疗法是一种安全性较高且有前景的治疗方法[7]。
CD38 CAR-T治疗复发难治AML:2011年,苏州大学附属第一医院血液科吴德沛、唐晓文团队的一项研究探索了6例异基因造血干细胞移植后复发AML患者在接受靶向CD38-CART治疗后的安全性和有效性,缓解率达66.7%以上,未发生严重的CRS和ICANS反应[8]。
“自然杀伤”CD7 CAR-T治疗难治复发T-ALL:2022年,北京陆道培医院使用了患者或供者来源的,无需额外进行CD7基因编辑或蛋白质表达阻断的“自然选择(Naturally Selected)”CD7 CAR-T细胞(NS7CAR)的新产品,首次人体临床试验表明,无需额外的基因编辑即可防止CD7表达,并成功生产NS7CAR-T细胞,证实NS7CAR对治疗R/R T-ALL/LBL安全且高效[9]。
“耐受排斥”的通用型CD7 CAR-T:2022年,浙江大学医学院附属第一医院黄河教授团队通过基因编辑技术克服免疫排斥等难题,构建健康供者来源的、靶向CD7通用型CAR-T细胞(RD13-01),全球首个完成靶向CD7通用型CAR-T细胞Ⅰ期临床研究,展示了CAR-T细胞疗法在难治/复发CD7阳性T系肿瘤治疗方面的新突破[10]。
CAR-T细胞治疗序贯allo-HSCT一体化方案:2024年,黄河教授团队又提出CAR-T细胞治疗序贯allo-HSCT一体化方案,将两种治疗手段进行了强强联合,最大限度地发挥了持续CAR-T细胞和移植物抗白血病潜力的抗白血病功效,为不符合常规同种异体造血干细胞移植条件的复发或难治性CD7阳性癌症患者提供了全新选择,也为更多终末期恶性血液疾病患者带来新的希望[11]。
黄晓军院士认为,2022年以后,虽然我国在原创概念和理念上与美国仍有一定差距,但在应用层面已进入与美国“各搞各的”全方位发展阶段。然而,我国在CAR-T细胞免疫治疗的监管和审批方面,还需要进一步优化,以实现“人人可及”的移植愿景。
我国在CAR-T细胞免疫治疗领域的持续探索和创新,实现了从“跟跑”到“并跑”的跨越,不仅为血液肿瘤患者带来了更多治疗选择,也为全球CAR-T细胞治疗的发展贡献了中国智慧。未来,随着技术的不断进步和临床应用的进一步拓展,我国在CAR-T细胞免疫治疗领域必将取得更多突破,为更多患者带来希望和福音。
4
展望篇:智启未来,精准时代的技术跃迁与未来图景
在医学技术迭代升级的浪潮中,精准细胞治疗已成为未来血液肿瘤治疗的重要发展方向。精准造血干细胞移植与新型细胞免疫治疗的结合,有望为血液肿瘤患者带来更显著的疗效和更长的生存期。
在精准造血干细胞移植领域,优化预处理方案是提高移植成功率和患者生存率的关键策略之一。针对高龄及并发症患者的特殊需求,研究者通过探索新型药物组合与剂量调控策略,为移植安全性与有效性筑牢根基。以黄晓军院士团队2021年开展的一项前瞻性临床研究[12]为例,针对50例单倍型移植的高龄(≥55岁)急性白血病或骨髓增生异常综合征患者,采用了低剂量Cy联合Flu+ATG+BU的新型预处理方案。研究结果显示,移植后1年的治疗相关死亡率(TRM)为23.3%,累积复发率(CIR)为16.5%,1年总生存率(OS)为63.5%,1年无白血病生存(LFS)率为60.2%。这些结果与使用倾向评分匹配方法接受Bu/Cy/ATG方案的单倍体移植患者相似,证明了新型预处理方案在高龄单倍型移植患者中的可行性和有效性。在此基础上,2023年的研究进一步证实了预防性IFN-α治疗对allo-HSCT后MRD阳性的AML患者的疗效[13],采用干预性免疫治疗可有效预防AML移植后的复发。
与此同时,CAR-T细胞疗法作为一种新型细胞免疫治疗手段,展现出了巨大潜力。陆军军医大学第二附属医院(新桥医院)张曦教授在2022年的一项研究[14]中总结了CAR-T细胞疗法与HSCT联合治疗的潜在优势,为传统治愈手段与前沿免疫细胞治疗之间的联合应用提供了新的思路。后续研究又证实,抢先CAR-T治疗能够有效清除移植后白血病微小残留病(MRD),进一步夯实了“移植+免疫”联合治疗的临床价值。
如今,新型细胞免疫治疗与精准HSCT的深度融合,正推动血液肿瘤患者迈向无病长生存的新征程。未来,随着技术的不断创新和临床应用的拓展,这一联合治疗模式有望为更多患者带来福音。
总结
纵观造血干细胞移植从创立、发展到完善的50年的发展历程,恰似一部镌刻着挑战与突破的医学史诗。从最初的艰难探索到如今的创新发展,“北京方案”等中国原创成果在全球舞台上绽放光彩。技术演进的浪潮中,靶向治疗与免疫治疗的深度融合成为新引擎,助力造血干细胞移植实现血液肿瘤患者无病长生存。在此基础上,精准细胞治疗成为未来的重点方向——通过解析患者基因特征、免疫微环境差异,实现治疗方案的量体裁衣,进一步提升长期无病生存的概率。而人工智能与大数据的赋能,为这场医学变革注入新动能。借助机器学习算法对百万级移植案例的深度挖掘,可精准预测患者移植后并发症风险、复发概率,并动态调整免疫抑制方案。这种“数据驱动+智能决策”的模式,让个性化医疗从理论构想逐步落地为临床实践,为造血干细胞移植与细胞治疗开辟了更广阔的精准化路径。展望未来,在全球科研与临床力量的协同攻坚下,从技术创新到智能辅助的全链条突破,必将持续拓宽生命医学的边界,为更多患者点亮治愈希望,书写人类对抗血液疾病的崭新篇章。
参考文献:
1.THOMAS ED, et al. Intravenous infusion of bone marrow in patients receiving radiation and chemotherapy.N Engl J Med. 1957 Sep 12;257(11):491-6. doi: 10.1056/NEJM195709122571102.
2.J A Hansen,R A Clift,E D Thomas, et al.Transplantation of marrow from an unrelated donor to a patient with acute leukemia.N Engl J Med . 1980 Sep 4;303(10):565-7. doi: 10.1056/NEJM198009043031007.
3.N C Gorin,A Najman,G Duhamel, et al. Autologous bone-marrow transplantation in acute myelocytic leukaemia.Lancet . 1977 May 14;1(8020):1050. doi: 10.1016/s0140-6736(77)91275-2.
4.陆道培,郭乃榄等.异基因骨髓持久性植活治疗白血病——附三例报告.《中华内科学报》 1984年23卷11期,657-661页
5.Han M, et al. Outcome of autologous bone marrow transplantation in 73 patients with acute leukemia.Zhonghua Xue Ye Xue Za Zhi. 1998.DOI: 10.3760/cma.j.issn.0253-2727.1998.08.110
6.Yao Wang,Wen-ying Zhang, et al. Effective response and delayed toxicities of refractory advanced diffuse large B-cell lymphoma treated by CD20-directed chimeric antigen receptor-modified T cells.Clin Immunol . 2014 Dec;155(2):160-75. doi: 10.1016/j.clim.2014.10.002. Epub 2014 Oct 16.
7.Wang J, Zhang X, Zhou Z, et al. A novel adoptive synthetic TCR and antigen receptor (STAR) T-Cell therapy for B-Cell acute lymphoblastic leukemia. Am J Hematol. 2022;97(8):992-1004. doi:10.1002/ajh.26586.8.Qingya Cui,Chongsheng Qian, et al. CD38-directed CAR-T cell therapy: a novel immunotherapy strategy for relapsed acute myeloid leukemia after allogeneic hematopoietic stem cell transplantation. J Hematol Oncol . 2021 May 25;14(1):82. doi: 10.1186/s13045-021-01092-4.
9.Lu P, Liu Y, Yang J, et al. Naturally Selected CD7 CAR-T Therapy without Genetic Manipulations for T-ALL/LBL: First-in-human Phase I Clinical Trial. Blood. 2022 May 2:blood.2021014498. doi: 10.1182/blood.2021014498. Epub ahead of print. PMID: 35500125.
10.Yongxian Hu,Yali Zhou, et al. Genetically modified CD7-targeting allogeneic CAR-T cell therapy with enhanced efficacy for relapsed/refractory CD7-positive hematological malignancies: a phase I clinical study.Cell Res . 2022 Nov;32(11):995-1007. doi: 10.1038/s41422-022-00721-y. Epub 2022 Sep 23.
11.Yongxian Hu,Mingming Zhang,et al.Sequential CD7 CAR T-Cell Therapy and Allogeneic HSCT without GVHD Prophylaxis.N Engl J Med . 2024 Apr 25;390(16):1467-1480. doi: 10.1056/NEJMoa2313812.
12.Sun, Y. Q., Han, T. T., Huang, X. J. , et al.(2021). Haploidentical Stem Cell Transplantation With a Novel Conditioning Regimen in Older Patients: A Prospective Single-Arm Phase 2 Study. Frontiers in oncology, 11, 639502. https://doi.org/10.3389/fonc.2021.639502.
13.Shuang Fan,Xiao-Jun Huang,Xiao-Dong Mo, et al. Preemptive interferon-α therapy could prevent relapse of acute myeloid leukemia following allogeneic hematopoietic stem cell transplantation: A real-world analysis.Front Immunol,2023 Feb 2:14:1091014. doi: 10.3389/fimmu.2023.1091014. eCollection 2023.
14.RuiHao Huang,XiaoQi Wang,Xi Zhang.Unity brings strength: Combination of CAR-T cell therapy and HSCT.Cancer Lett . 2022 Nov 28:549:215721. doi: 10.1016/j.canlet.2022.215721. Epub 2022 May 7.

黄晓军 院士
北京大学人民医院
博士生导师、主任医师、北京大学博雅讲席教授
中国工程院院士
北京大学血液病研究所所长,国家血液系统疾病临床医学研究中心主任
中国医学科学院学术咨询委员会学部委员
法国国家医学科学院外籍院士
国自然基金委创新群体、教育部、科技部创新团队负责人
世界华人医师协会第四届理事会副会长
第四、五届中国医师协会血液科医师分会会长
中国病理生理学会实验血液学分会主任委员
第九届中华医学会血液学分会主任委员
Journal of Translational Internal Medicine执行主编,Brit J Hematol,J Hematol & Oncol,Ann Hematol, Chin Med J等核心期刊副主编,第九届中华血液学杂志总主编
主持“国家重点研发计划”、“863”、国自然“杰青”、国自然重点项目、国自然重大项目等国家级课题;以通讯/第一作者发表SCI含Lancet Oncol等IF>10的118篇,单篇最高IF 54.4,被引10867次;获批专利22项;排名第一获国家科技进步二等奖2项、省部级一等奖4项,获何梁何利科学技术与进步奖,光华工程科技奖,国际血液与骨髓移植研究中心(CIBMTR)杰出服务奖等